Diagnosis Fibrilasi Ventrikel
Diagnosis fibrilasi ventrikel atau ventricular fibrillation utamanya dikonfirmasi menggunakan elektrokardiogram (EKG). Pada EKG, fibrilasi ventrikel terlihat sebagai aktivitas listrik yang sangat kacau dan tidak teratur di ventrikel. Pemeriksaan penunjang lain seperti analisis elektrolit dan tes enzim jantung juga dapat diperlukan untuk menilai kemungkinan penyebab dan komplikasi terkait.[1-4]
Anamnesis
Pasien dengan fibrilasi ventrikel akan datang dengan penurunan kesadaran, oleh karena itu, anamnesis kepada pendamping pasien hanya dilakukan setelah pasien dalam keadaan stabil.[1-5,16,17]
Gejala
Anamnesis setelah kegawatdaruratan teratasi ditujukan untuk mengetahui kemungkinan etiologi fibrilasi ventrikel. Pasien dapat mengeluhkan gejala terkait jantung sebelum penurunan kesadaran, misalnya rasa berdebar, nyeri dada, sesak, lemas, hingga pingsan. Pasien juga dapat memiliki keluhan lama, seperti mudah lelah, nyeri dada lama yang hilang timbul, maupun sesak saat beraktivitas.[1-5,16,17]
Riwayat Penyakit
Riwayat penyakit juga perlu menjadi bagian dalam anamnesis pasien fibrilasi ventrikel. Riwayat penyakit terkait jantung, seperti penyakit jantung koroner, gagal jantung, dan penyakit katup jantung pada pasien ataupun keluarga merupakan faktor risiko penting dalam kejadian fibrilasi ventrikel.
Selain itu, riwayat penyakit lainnya yang mungkin mempengaruhi juga perlu dievaluasi. Ini mencakup diabetes, kejang, dan dislipidemia.[1-5,16,17]
Konsumsi Obat
Anamnesis juga perlu menggali riwayat konsumsi obat tertentu yang dapat meningkatkan risiko aritmia jantung. Contoh obat yang mungkin mencetuskan fibrilasi ventrikel adalah haloperidol, amitriptyline, dan hydroxychloroquine.[1-5,16,17]
Pemeriksaan Fisik
Pada onset fibrilasi ventrikel, temuan pemeriksaan fisik biasanya akan menunjukkan pasien mengalami penurunan kesadaran, disertai henti jantung dan henti napas. Pasien fibrilasi ventrikel juga dapat datang dengan penurunan kesadaran mendadak disertai napas agonal. Apabila pasien telah mendapat bantuan hidup lanjut dan perawatan yang memadai, pemeriksaan fisik lanjutan diarahkan untuk menentukan etiologi.
Mengingat mayoritas kasus fibrilasi ventrikel disebabkan oleh adanya suatu penyakit jantung struktural, pemeriksaan fisik lanjutan perlu diarahkan untuk menemukan bukti adanya penyakit jantung yang mendasari. Bruit pada arteri karotis dan penurunan tekanan nadi perifer dapat mengindikasikan adanya penyakit aterosklerosis dan penyakit jantung iskemik.
Distensi vena jugularis, ronki basah halus, gallop, dan edema perifer mungkin ditemukan pada kasus yang disebabkan oleh suatu gagal jantung akut. Auskultasi jantung juga dapat mengungkap adanya murmur jantung seperti pada kasus stenosis aorta dan regurgitasi mitral. Fibrilasi ventrikel yang berkaitan dengan prolaps katup mitral dapat menunjukkan adanya klik midsistolik.[1-5,16,17]
Diagnosis Banding
Dalam kondisi kegawatdaruratan, penting bagi klinisi dalam membedakan berbagai jenis kelainan gambaran elektrokardiografi dengan fibrilasi ventrikel. Selain itu, diagnosis banding penurunan kesadaran mendadak juga perlu dipertimbangkan.
Pulseless Electrical Activity (PEA)
Pulseless electrical activity (PEA) adalah kondisi aktivitas elektrikal jantung yang tidak diikuti dengan aktivitas mekanikal ventrikel. PEA dapat dibedakan dari fibrilasi ventrikel berdasarkan pemeriksaan EKG.[1-5,16-23]
Polymorphic Ventricular Tachycardia
Polymorphic ventricular tachycardia merupakan aritmia kompleks lebar yang berasal dari ventrikel dengan variasi morfologi. Polymorphic ventricular tachycardia dapat dibedakan dari fibrilasi ventrikel berdasarkan pemeriksaan EKG.[1-5,16-23]
Torsade de Pointes
Torsade de pointes merupakan jenis polymorphic ventricular tachycardia dengan karakteristik waxing and waning pada amplitudo QRS. Torsade de pointes dapat dibedakan dari fibrilasi ventrikel berdasarkan pemeriksaan EKG.[1-5,16-23]
Accelerated Idioventricular Rhythm
Accelerated idioventricular rhythm ditandai dengan adanya denyut ventrikel lambat akibat blok pada nodus sinoatrial (SA) dengan kecepatan lebih dari 50 kali per menit. Accelerated idioventricular rhythm dapat dibedakan dari fibrilasi ventrikel berdasarkan pemeriksaan EKG.[1-5,16-23]
Supraventricular Tachycardia dengan Aberansi
Supraventricular tachycardia dengan aberansi merupakan aritmia yang berasal dari atau sebelum nodus atrioventrukuler (AV) disertai dengan gambaran left bundle branch block. Supraventricular tachycardia dengan aberansi dapat dibedakan dari fibrilasi ventrikel berdasarkan pemeriksaan EKG.[1-5,16-23]
Diseksi Aorta
Diseksi aorta merupakan kondisi akut yang disebabkan oleh robekan pada dinding aorta. Diseksi aorta juga dapat menyebabkan penurunan kesadaran mendadak dan dapat dibedakan dari fibrilasi ventrikel berdasarkan pemeriksaan penunjang berupa pencitraan radiologi menggunakan Computed Tomography (CT) atau echocardiography dan EKG yang tidak menunjukkan kelainan elektrofisiologi jantung.[1-5,16-23]
Emboli Paru
Emboli paru terjadi akibat gangguan aliran arteri pulmonalis atau cabangnya karena adanya thrombus dari lokasi lain. Emboli paru juga dapat menyebabkan penurunan kesadaran mendadak dan dapat dibedakan dari fibrilasi ventrikel berdasarkan pemeriksaan penunjang Computed Tomographic Pulmonary Angiography (CTPA) dan EKG yang tidak menunjukkan kelainan elektrofisiologi jantung.[1-5,16-23]
Pemeriksaan Penunjang
Pemeriksaan penunjang utama dalam menegakkan diagnosis fibrilasi ventrikel adalah elektrokardiografi (EKG). Pemeriksaan lain seperti pemeriksaan laboratorium dan pencitraan radiologi dapat dilakukan setelah pasien dalam kondisi stabil.
Elektrokardiografi (EKG)
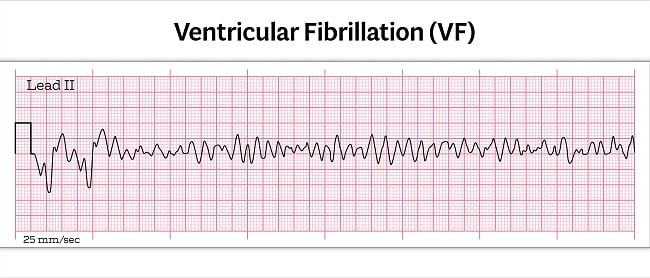
Keberadaan fibrilasi ventrikel hanya dapat diketahui dari pemeriksaan EKG. Dalam kondisi kegawatdaruratan, sadapan EKG dapat dilihat dari monitor. Ciri gambaran fibrilasi ventrikel antara lain gelombang fibrilasi dengan bentuk dan amplitudo yang bervariasi, gelombang P, QRS, dan T tidak dapat teridentifikasi, dan rate terdeteksi pada 150 hingga 500 kali per menit.[1-5,16,17]
Gambar 1. Gambaran EKG Fibrilasi Ventrikel
Pencitraan Jantung Noninvasif
Pencitraan jantung noninvasif penting dalam menilai fungsi miokard, struktur dan fungsi katup, sekaligus penilaian risiko fibrilasi ventrikel pada pasien dengan penyakit jantung kongenital dewasa, kardiomiopati, gagal jantung, dan infark miokard.
Ekokardiografi merupakan modalitas pilihan yang dapat menangkap fraksi ejeksi ventrikel kiri dengan cukup akurat. Sementara itu, computed tomography (CT) dan magnetic resonance imaging (MRI) dapat bermanfaat dalam mengevaluasi penyakit jantung struktural seperti miokarditis, kardiomiopati, dan penyakit jantung iskemik, serta memperkirakan fraksi ejeksi, massa dan volume ventrikel kiri, struktur katup, dan anomali arteri koroner.
Pencitraan dengan metode invasif, seperti angiografi koroner melalui kateterisasi, juga diperlukan pada pasien yang diketahui mengalami infark miokard. Pemeriksaan ini diperlukan untuk mengetahui luas dan keparahan dari penyakit arteri koroner yang dialami. Angiografi koroner biasanya langsung diikuti oleh revaskularisasi.[1-5,16,17]
Pemeriksaan Laboratorium
Pemeriksaan laboratorium diperlukan pada pasien yang telah melewati kegawatdaruratan fibrilasi ventrikel untuk menilai faktor risiko dan etiologi penyebab terjadinya fibrilasi ventrikel. Adapun jenis pemeriksaan laboratorium yang perlu dilakukan akan ditentukan berdasarkan arah kecurigaan diagnostik.
Pemeriksaan kadar elektrolit, termasuk kalium, kalsium, dan magnesium mungkin diperlukan jika dicurigai fibrilasi ventrikel berkaitan dengan imbalans elektrolit. Pada kasus iskemia miokard, pemeriksaan enzim jantung dapat dilakukan.[1-5,16,17]
Penulisan pertama oleh: dr. Sunita