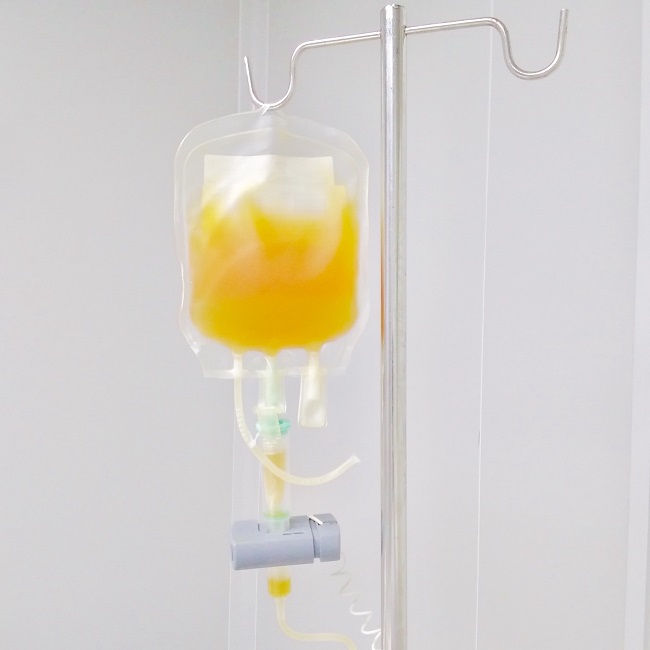
Terapi plasma konvalesens (TPK) sempat mendapatkan emergency use authorization (EUA) selama hampir seluruh periode pandemi COVID-19. Saat ini, berbagai studi telah dilakukan untuk menilai efektivitas dan keamanan plasma konvalesen sebagai terapi Coronavirus Disease 2019, atau COVID-19. Penggunaan plasma konvalesen pada beberapa epidemi di masa lampau menjadikannya salah satu pilihan terapi COVID-19 yang patut dipertimbangkan.[1,14,16]
Terapi plasma konvalesen (TPK) merupakan salah satu pilihan pengobatan pada pasien COVID-19 dengan severe acute respiratory syndrome (SARS) di masa lampau. Pemberian plasma konvalesen berhubungan dengan penurunan durasi perawatan dan menurunkan tingkat kematian pada pasien SARS. Akan tetapi, setelah dilakukan studi lebih lanjut, beberapa penelitian tidak menemukan benefit yang didapatkan lebih dari risiko pemberiannya.[14,15]
Dalam artikel ini, akan dibahas bukti ilmiah penggunaan plasma konvalesen pada infeksi virus lain dan COVID-19, risiko penyebaran penyakit lain melalui plasma donor, pertimbangan risiko manfaat plasma konvalesen pada COVID-19, serta aspek legal dan etik yang berkaitan dengan penggunaan plasma konvalesen pada COVID-19.
Penggunaan Plasma Konvalesen pada Infeksi Virus
Penggunaan plasma konvalesen telah dilakukan pada epidemi virus severe acute respiratory syndrome (SARS) pada tahun 2003 dan middle east respiratory syndrome (MERS) pada tahun 2012. Saat ini, telah tersedia berbagai studi yang mempelajari penggunaan plasma konvalesen pada infeksi virus.
Studi Cheng et al
Dalam sebuah studi di Hong Kong, Cheng et al melakukan analisis retrospektif terhadap data 80 pasien yang didiagnosis dengan SARS. Dalam penelitian ini, luaran klinis dianggap yang baik adalah kepulangan dari RS sebelum hari ke-22, sedangkan luaran buruk mencakup kematian atau perawatan memanjang (>22 hari sejak onset penyakit).
Cheng et al. menemukan bahwa pasien yang mendapatkan TPK sebelum hari ke-14 sejak onset penyakit menunjukkan luaran yang lebih baik daripada pasien yang baru mendapat terapi setelah hari ke-14. Akan tetapi, penelitian ini memiliki sejumlah keterbatasan, antara lain desain studi yang nonacak, tidak terstandarisasinya jumlah antibodi yang diberikan pada pasien, serta tidak ada kelompok pembanding terhadap kelompok pasien yang mendapatkan intervensi.[1]
Keterbatasan dalam studi tersebut berpotensi membuat hasil studi ini memiliki risiko bias, sehingga bukti manfaat plasma konvalesen dalam memperpendek masa rawat dan menurunkan angka kematian pada pasien SARS perlu dipelajari lebih lanjut dalam desain studi yang lebih baik.[1]
Studi Mair-Jenkins et al
Dalam sebuah tinjauan pustaka sistematik dan meta analisis eksploratorik, Mair-Jenkins et al mengkaji penggunaan TPK, serum, dan imunoglobulin hiperimun sebagai terapi infeksi saluran napas akut berat (severe acute respiratory infections/SARI) yang disebabkan oleh virus pada 32 studi tentang infeksi virus SARS dan influenza. Analisis naratif mengungkapkan bahwa penggunaan TPK tampak berkaitan dengan penurunan angka kematian akibat SARI, terutama pada fase awal sejak onset penyakit.
Meta analisis post hoc menunjukkan adanya penurunan angka kematian yang bermakna pada kelompok intervensi dibandingkan kelompok plasebo dan kelompok tanpa terapi. Akan tetapi, sampel yang diikutkan dalam studi ini lebih banyak berasal dari laporan kasus dan serial kasus (n=28) yang tidak mempunyai kelompok kontrol. Selain itu, variasi metodologi juga besar sehingga memiliki risiko bias moderat hingga tinggi.
Berdasarkan tinjauan sistematik ini, dapat disimpulkan bahwa walaupun TPK terlihat aman dan bermanfaat dalam menurunkan risiko kematian akibat SARI, penggunaan terapi ini secara luas memerlukan bukti lanjutan berupa uji klinis acak yang berfokus pada dosis standar plasma konvalesen, kriteria inklusi pasien yang seragam, dan pemantauan ketat terhadap risiko pemberian terapi plasma.[2]
Studi Rajendran et al
Sementara itu, Rajendran et al melakukan tinjauan sistematik yang mempelajari efektivitas TPK terhadap luaran yang terkait pada pasien dengan COVID-19. Para peneliti menemukan 5 studi yang memenuhi kriteria eligibilitas sesuai protokol yang telah ditetapkan. Hasil penelitian menunjukkan bahwa pemberian TPK mungkin berkaitan dengan penurunan mortalitas pada pasien COVID-19 yang mengalami sakit berat. Selain itu, pasien COVID-19 yang mendapatkan TPK menunjukkan peningkatan titer antibodi penetral dan RNA SARS-CoV-2 yang tak terdeteksi.
Walaupun seluruh studi yang diikutkan melaporkan sejumlah manfaat TPK sebagai terapi COVID-19, adanya risiko bias yang serius melekat pada masing-masing studi tersebut akibat desain studi yang nonacak, adanya faktor perancu pada subjek dasar penelitian, seleksi partisipan penelitian yang kurang baik, serta durasi dan dosis plasma konvalesen yang sangat bervariasi.[3]
Oleh sebab itu, penelitian lanjutan dengan desain uji klinis acak multisenter perlu dilakukan sebelum plasma konvalesen dinyatakan aman sebagai terapi standar dalam penanganan COVID-19.
Risiko Penyebaran Penyakit Menular Lain Melalui Plasma Donor
Risiko penyebaran penyakit menular melalui plasma donor menjadi salah satu isu penting yang perlu diperhatikan terkait penerapan TPK pada pasien COVID-19. Sejumlah penyakit yang telah diketahui menjadi patogen utama penyebab infeksi menular melalui transfusi (transfusion-transmissible infection/TTI), mencakup virus hepatitis B (HBV), hepatitis C (HCV), human immunodeficiency virus (HIV), dan sifilis.[4]
Praktik transfusi darah yang tidak aman berpotensi TTI yang menimbulkan efek dampak jangka panjang terhadap resipien produk darah kerugian terhadap kesehatan dan ekonomi pada level individu maupun populasi. Hal ini karena, individu yang mengalami TTI dapat menjadi sumber penularan penyakit kepada orang lain, bahkan pada tahap asimtomatik. Oleh sebab itu, World Health Organization (WHO) merekomendasikan agar setiap negara memiliki kebijakan nasional untuk skrining TTI terhadap seluruh produk darah.[5]
Pemerintah Republik Indonesia dalam Peraturan Menteri Kesehatan Republik Indonesia Nomor 91 Tahun 2015 tentang Standar Pelayanan Transfusi Darah telah mengatur berbagai proses yang perlu dilakukan terhadap produk darah donor sebelum dapat dinyatakan aman untuk diberikan sebagai terapi kepada pasien lain. Salah satu ketentuan yang diatur dalam peraturan tersebut adalah uji saring TTI terhadap produk aferesis. Prinsip ini sejalan dengan rekomendasi International Society of Blood Transfusion (ISBT) tentang aspek yang perlu dipertimbangkan untuk persiapan donor plasma konvalesen.[6]
Metode Lain untuk Menurunkan Risiko TTI
Metode lain yang dapat dipertimbangkan untuk menurunkan risiko TTI terkait donor plasma konvalesen adalah penggunaan teknologi reduksi patogen (pathogen reduction technology/PRT). Beberapa metode PRT cukup efektif dalam menurunkan jumlah patogen infeksius dalam suatu produk darah. Teknik ini digunakan untuk mengurangi atau mengeliminasi organisme infeksius yang terdeteksi, termasuk bakteri, virus, dan parasit dari komponen darah yang hendak digunakan untuk transfusi.
Penggunaan PRT dapat menjadi sebuah jaring pengaman tambahan untuk penggunaan TPK sebagai terapi pada situasi penularan virus baru yang belum banyak diketahui bukti patogenesis dan respons imun terhadapnya. Selain itu, penggunaan PRT pada TPK dapat mendukung pengumpulan plasma dalam jumlah besar (pooling) sehingga kriteria seleksi donor plasma konvalesen dapat dilonggarkan.[7]
Pertimbangan Risiko dan Manfaat Plasma Konvalesen pada COVID-19
Pertimbangan risiko dan manfaat penggunaan plasma konvalesen sebagai terapi COVID-19 menunjukkan bahwa pemanfaatan terapi ini masih sangat terbatas. Di satu sisi, tingkat bukti yang ada masih lemah untuk mendukung manfaat penggunaan terapi plasma konvalesen pada pasien dengan COVID-19.
Perbandingan Terapi Plasma Konvalesens (TPK) dan Plasebo
Janiaud et al. melakukan studi systematic review dan meta-analisis pada total 1.060 pasien dari 4 peer-reviewed randomized controlled trials (RCTs) dan 10.722 pasien yang berasal dari 6 RCT yang publicly available. Studi ini tidak menemukan perbedaan yang signifikan secara statistik pada penggunaan TPK, baik dalam hal mortalitas, durasi rawat inap, dan penggunaan ventilator, bila dibandingkan dengan plasebo atau terapi standar pada umumnya.
Analisis mengenai perbaikan klinis serta efek samping serius yang dilaporkan dari penggunaan TPK sifatnya inkonklusif, hal ini karena data yang ada masih sangat bervariatif dan inkonsisten. Seluruh studi ini mengikutsertakan pasien yang dirawat inap dengan atau tanpa suplementasi oksigen. Hal ini berarti, studi mengikutsertakan pasien COVID-19 dengan gejala moderat sampai berat. Maka dari itu, efek pemberian TPK pada pasien COVID-19 dengan gejala ringan di studi ini juga tidak dapat diketahui.[17]
Perbandingan Terapi Plasma Konvalesens (TPK) dan Terapi Standar Tanpa TPK pada Pasien COVID-19 Gejala Berat
Berdasarkan studi RCT open-label yang dilakukan oleh Li L, et al., pada 103 pasien COVID-19 dengan gejala berat yang didefinisikan dengan distress napas (laju respirasi ≥30 kali/menit pada saat istirahat, saturasi oksigen ≤93% room air, atau rasio tekanan oksigen arteri (PaO2) banding fraksi inspirasi oksigen (FiO2) ≤300. Mereka dengan gejala life threatening juga diikutsertakan, seperti respiratory failure yang membutuhkan ventilasi mekanik, syok, dan gagal organ lain selain paru-paru yang membutuhkan monitoring di ICU.
Dosis TPK yang digunakan adalah 4–13 mL/kgBB diberikan 10 mL selama 15 menit pertama, kemudian sisanya adalah 100 mL per jam dengan titer S-protein atau RBD–specific IgG pada TPK 1:640. Pemberian TPK adalah sebelum 2 minggu dari onset penyakit. Hasil studi tidak menemukan perbedaan yang signifikan secara statistik dalam hal perbaikan klinis antara kelompok yang mendapat TPK (51,9%) dibandingkan kelompok kontrol (43,1%) dengan p=0,26, dengan hazard ratio 1,40. Begitu pula dengan perbedaan mortalitas antar kedua kelompok.
Akan tetapi, pada studi ini ditemukan hasil PCR negatif lebih cepat pada kelompok yang mendapat TPK. Pada kelompok TPK ditemukan reaksi transfusi pada 2 pasien, berupa menggigil dan ruam pada 1 pasien, sedangkan pasien lainnya mengalami sesak dan sianosis dalam 6 jam setelah transfusi dan membaik dalam 2 jam dengan dexamethasone, aminofilin, dan terapi suportif lainnya. Studi ini tidak dapat menyimpulkan adanya perbaikan klinis yang lebih cepat pada pemberian TPK dan dilakukan terminasi lebih cepat.[18]
Efektivitas Terapi Plasma Konvalesens (TPK) pada Berbagai Tingkat Gejala
Studi Cochrane melakukan evaluasi 13 studi (12 RCT dan 1 non-randomized studies of interventions/NRSI) yang melibatkan 41.880 partisipan yang mendapat TPK. Penggunaan TPK tidak mengurangi mortalitas, perburukan gejala seperti risiko gagal napas yang memerlukan ventilasi mekanik, maupun perbaikan klinis. Hal ini ditemukan pada studi yang mengikutsertakan pasien dengan gejala ringan, sedang, maupun berat.
Di samping itu, efek samping yang didapat dari pemberian TPK dilaporkan baik dari gejala ringan, sampai berat yang menyebabkan sesak napas dan reaksi anafilaksis. Beberapa studi menunjukkan adanya sedikit benefit, tetapi terdapat pula studi yang diterminasi lebih cepat, sedangkan studi lain masih on going sampai saat ini. Berdasarkan hal tersebut, studi ini tidak mendukung penggunaan TPK.[22]
Tantangan Penyediaan Plasma Konvalesen
Penyediaan plasma konvalesen untuk terapi COVID-19 memiliki sejumlah tantangan khusus. Pertama, plasma donor perlu diuji untuk mengetahui titer antibodi penetral anti-SARS-CoV-2. Sejumlah data yang ada mengungkap bahwa titer minimal pada titik akhir dilusi yang diharapkan adalah 1:80 hingga 1:160.
Bila pengukuran titer antibodi penetral secara kuantitatif tidak memungkinkan untuk dilakukan, ISBT merekomendasikan bahwa hanya plasma konvalesen yang menunjukkan reaktivitas tinggi melalui pemeriksaan serologi anti-SARS-CoV-2 yang sebaiknya dipilih untuk penggunaan secara klinis.[6]
Kedua, plasma yang didapat dari proses aferesis pasien COVID-19 yang telah sembuh perlu melewati rangkaian uji saring dan penggunaan PRT untuk menekan risiko TTI terhadap resipien.[5,11]
Penggunaan PRT memerlukan peralatan khusus yang belum tentu tersedia luas di unit transfusi darah. Ketiga, terdapat laporan awal dari Tiongkok mengenai risiko penularan SARS-CoV-2 lewat transfusi produk darah. Di Wuhan, risiko temuan RNA SARS-CoV-2 positif pada plasma konvalesen dari donor berkisar antara 1:2000 hingga 1:5000 produk plasma.
Untuk menurunkan risiko ini, pasien yang berpotensi menjadi donor plasma konvalesen diminta untuk menunggu 14 hari setelah dinyatakan sembuh dan menjalani pemeriksaan swab nasofaring PCR SARS-CoV-2 setelahnya untuk memastikan eligibilitas pasien sebelum dilakukan aferesis.[12]
Aspek Legal dan Etik Penggunaan Plasma Konvalesen pada COVID-19
Mengingat banyak penelitian sedang berlangsung untuk mengkaji manfaat plasma konvalesen, ada aspek legal dan etik yang perlu diperhatikan sebelum menganjurkan penggunaan plasma konvalesen pada pasien COVID-19, sebagaimana diterapkan pada penggunaan plasma konvalesen selama epidemi Ebola di Afrika.[13]
Secara umum, terapi suportif dan langkah pencegahan penyebaran epidemi tetap menjadi prioritas utama penanganan COVID-19. Intervensi yang bersifat eksperimental dapat diutamakan bila dapat menjangkau populasi secara luas dan mencegah perluasan penyebaran penyakit COVID-19.
Pada pasien dengan manifestasi COVID-19 berat, TPK hanya diberikan pada clinical trial. Akan tetapi, hal ini sebaiknya juga didukung dengan adanya suatu kajian etik resmi yang hasilnya dapat menjadi pedoman sebelum seorang dokter menganjurkan terapi plasma konvalesen bagi pasien COVID-19.
Selain itu, setiap dokter yang menggunakan plasma konvalesen dalam penelitian dan praktik perlu mengupayakan pengumpulan data secara sistematis. Data tersebut mencakup data keamanan transfusi plasma konvalesen dan data klinis donor, yang kerahasiaannya perlu dipastikan.[13]
Penghormatan terhadap otonomi donor harus diutamakan dan segala bentuk tindakan yang bersifat pemaksaan atau eksploitasi harus dicegah. Pemaksaan dapat berupa ancaman kepada orang yang baru sembuh untuk memberikan darahnya. Sedangkan eksploitasi mencakup segala kegiatan yang menyebabkan distribusi beban tak merata maupun keuntungan dari donor plasma.
Penyediaan layanan konseling independen terkait donor plasma konvalesen, penyusunan pedoman donasi plasma konvalesen, serta pengembangan bank darah khusus bagi individu yang ingin menyumbangkan plasma konvalesen merupakan beberapa cara untuk menurunkan risiko pemaksaan dan eksploitasi antara donor dan resipien plasma konvalesen.
Penggunaan Terapi Plasma Konvalesens (TPK) dalam Pedoman Terbaru
Menurut rekomendasi WHO, penggunaan TPK saat ini tidak direkomendasikan dalam klinis sehari–hari, terutama untuk pasien COVID-19 gejala ringan dan sedang. Sedangkan untuk pasien COVID-19 gejala berat, TPK diberikan apabila dalam setting sedang melakukan clinical trial. Pedoman Infectious Diseases Society of America (IDSA) dan National Institutes of Health (NIH) juga tidak merekomendasikan TPK pada pasien yang dirawat inap.
Hal ini karena, berdasarkan penelitian yang ada, perbaikan klinis yang dapatkan pada pemberian TPK tidak signifikan bila dibandingkan dengan mereka yang tidak mendapat TPK. Risiko pneumonia yang menyebabkan diperlukannya bantuan ventilasi mekanik pada pasien dengan COVID-19 gejala berat tidak menurun dengan pemberian TPK. Di samping itu, efek samping seperti reaksi transfusi juga tetap dapat terjadi dengan pemberian TPK. Selain itu, penggunaan TPK juga meningkatkan cost pengobatan.[19–21]
Kesimpulan
Terapi plasma konvalesen (TPK) sempat digunakan sebagai emergency use authorization (EUA) untuk pasien COVID-19. Berbagai studi telah dilakukan, tetapi manfaat pemberian TPK dalam perbaikan klinis seperti durasi gejala, durasi rawat, durasi penggunaan ventilator, dan mortalitas belum dapat dibuktikan. Maka dari itu, WHO, IDSA dan NIH sepakat untuk tidak merekomendasikan pemberiannya pada pasien COVID-19 untuk setting klinis, tapi dapat diberikan untuk gejala berat dengan tujuan clinical trial.
Di sisi lain, teknis pemberian plasma konvalesen juga berpotensi meningkatkan risiko reaksi transfusi dan penyebaran penyakit menular melalui transfusi (TTI) baik yang bersifat mayor maupun emerging. Mitigasi terhadap hal ini dapat dilakukan dengan menerapkan kebijakan nasional skrining TTI secara merata yang diperkuat dengan teknis reduksi patogen yang khusus bagi plasma konvalesen. Teknik reduksi patogen juga berpotensi dapat mendukung pengembangan layanan pengumpulan plasma konvalesen dalam jumlah besar secara aman sehingga terapi ini dapat menjangkau lebih banyak pasien yang membutuhkan.
Kewaspadaan terhadap aspek legal dan etik terkait terapi plasma konvalesen juga perlu diterapkan untuk mencegah unsur pemaksaan dan eksploitasi terhadap pasien. Langkah strategis berupa perekrutan konselor independen bagi donor plasma konvalesen, pengembangan pedoman teknis donasi plasma konvalesen, serta pembukaan layanan bank darah khusus bagi donor plasma konvalesen dapat membantu menurunkan potensi risiko pemaksaan dan eksploitas antara donor dan resipien plasma konvalesen.
Direvisi oleh: dr. Felicia Sutarli