Deteksi dini tuberkulosis atau TB pada orang dewasa dengan HIV/AIDS amat penting dilakukan, mengingat penderita TB dengan HIV/AIDS memiliki risiko mortalitas yang jauh lebih tinggi daripada penderita TB tanpa HIV/AIDS.[1-4]
Indonesia telah menetapkan target percepatan untuk eliminasi TB pada tahun 2030, dengan target penemuan kasus TB ≥90%, keberhasilan pengobatan kasus TB yang ditemukan ≥90%, dan Terapi Pencegahan TB (TPT) pada kontak serumah ≥80%. Program pencapaian Ending AIDS tahun 2030 juga berkomitmen agar 95% orang yang terinfeksi HIV mengetahui statusnya, 95% orang yang terdiagnosis HIV mendapatkan pengobatan ARV (antiretroviral), dan 95% HIV dalam pengobatan ARV tersupresi.[1]
Berdasarkan Global TB Report tahun 2022, Indonesia menempati posisi kedua kasus TB terbanyak setelah India. Berdasarkan evaluasi bulan Januari 2023, disimpulkan bahwa pelaksanaan program TB-HIV di Indonesia belum menunjukkan hasil yang diharapkan dalam hal pemberian ARV dan TPT. Hasil evaluasi eksternal menunjukkan bahwa cakupan pemberian TPT secara nasional masih sekitar 10% dan cakupan pemberian ARV pada penderita TB-HIV baru mencapai sekitar 39%.[1]
Hubungan Tuberkulosis dan HIV
Tuberkulosis (TB) adalah penyakit menular yang disebabkan bakteri Mycobacterium tuberculosis, yang dikenal sebagai bakteri tahan asam (BTA). Penyakit ini merupakan penyakit infeksi kronis yang biasanya menyerang paru, tetapi dapat juga menginfeksi organ ekstra-paru. Jalur transmisi TB terjadi melalui penyebaran airborne dari droplet pasien TB paru yang infeksius. Walaupun regimen pengobatan telah tersedia, TB masih ditetapkan sebagai salah satu penyakit infeksius yang berbahaya oleh WHO.[2-4]
Penderita HIV berisiko 18 kali lebih tinggi untuk terinfeksi TB dengan luaran pengobatan yang lebih buruk dan tingkat mortalitas dua kali lipat lebih tinggi daripada penderita TB tanpa HIV. Tuberkulosis sendiri menjadi penyebab utama perawatan dan sepertiga kematian pada orang dewasa maupun anak-anak penderita HIV di seluruh dunia.[5,6]
HIV dan TB sering kali menginfeksi seseorang secara bersamaan dan menyebabkan tingkat keparahan penyakit yang lebih berat. Oleh karena itu, pasien TB menjadi salah satu populasi kunci untuk skrining HIV. Infeksi HIV akan menurunkan kekebalan tubuh penderita sehingga mempermudah terjadinya infeksi TB dengan tingkat morbiditas yang lebih tinggi. Deteksi dini ko-infeksi TB-HIV sangat penting agar pengobatan dapat dilakukan sesegera mungkin untuk menurunkan beban morbiditas dan mortalitas.[2,7]
Deteksi Dini TB-HIV
Tuberkulosis pada pasien HIV/AIDS (TB-HIV) sering dijumpai dengan prevalensi 29–37 kali lebih banyak daripada TB tanpa HIV. Untuk menurunkan prevalensi koinfeksi TB/HIV, deteksi dini TB pada pasien HIV dan deteksi dini HIV pada pasien TB perlu dilakukan, sehingga pengobatan dapat segera diberikan.[8]
Deteksi dini HIV pada pasien TB tercantum dalam standar 14 ISTC (International Standards for Tuberculosis Care) yang menyatakan bahwa konseling dan tes HIV perlu dilakukan untuk semua pasien dengan/yang diduga TB kecuali sudah ada konfirmasi hasil tes yang negatif dalam 2 bulan terakhir. Semua pasien TB harus mengetahui status HIV-nya sesuai undang-undang yang berlaku. Bila pasien belum bersedia untuk pemeriksaan HIV, maka pasien harus menandatangani surat penolakan.[8]
Diagnosis TB pada pasien HIV seperti yang tertuang dalam Pedoman Nasional Tata Laksana Tuberkulosis tahun 2020 menganjurkan untuk mempertimbangkan beberapa hal, seperti gambaran klinis, tes sputum BTA (bakteri tahan asam), foto toraks, dan LAM (lipoarabinomannan).[8]
Gambaran Klinis
Pada orang dengan HIV/AIDS, adanya demam dan penurunan berat badan merupakan gejala penting yang dapat disertai keluhan batuk berapa pun lamanya. Tuberkulosis ekstra paru perlu diwaspadai karena kejadiannya lebih sering daripada TB dengan HIV negatif.[8]
Pemeriksaan Sputum BTA dan TCM
Penegakan diagnosis TB pada pasien HIV secara klinis sulit dan pemeriksaan sputum BTA lebih sering negatif, sehingga dianjurkan pemeriksaan bakteri menggunakan TCM (Tes Cepat Molekuler) TB.[8]
Foto Toraks
Gambaran foto toraks TB pada pasien HIV stadium awal dapat menyerupai gambaran foto toraks TB pada umumnya. Namun, pada penderita HIV lanjut, gambaran foto toraks sangat tidak spesifik dan dapat ditemukan gambaran TB milier. Pemeriksaan foto toraks pada ODHA merupakan pemeriksaan rutin untuk deteksi dini TB.[8]
Lipoarabinomannan (LAM)
Pemeriksaan TB-LAM AG lateral flow assay (LF-LAM) mendeteksi LAM di urine pasien HIV. Pemeriksaan LAM menunjukkan spesifisitas yang tinggi (88–99%) dan terbukti sensitif untuk mendeteksi TB pada pasien HIV dengan kadar CD4+ yang rendah.[8]
Alur Skrining TB-HIV dan pemberian TPT
Pasien koinfeksi TB-HIV memiliki sistem imun lemah dan jumlah BTA dalam sputum yang sedikit, sehingga manifestasi klinis dan radiologi sering atipikal. Pemeriksaan konvensional seperti pewarnaan BTA sputum, kultur BTA, tes tuberkulin, dan Interferon (IFN)-γ Release Assay (IGRA) umumnya menunjukkan akurasi yang rendah pada pasien koinfeksi TB-HIV. Pemeriksaan diagnostik cepat dengan spesimen non-respirasi telah dipertimbangkan untuk diagnosis TB pada pasien HIV.[9,10]
Dalam rangka mendeteksi TB-HIV dengan segera, pemerintah telah mengembangkan algoritma klinis yang efektif untuk menemukan kasus-kasus TB aktif. Kemenkes RI menetapkan 3 bagian penting yang perlu menjadi perhatian, yaitu:
- Pemberian TPT pada ODHIV (Orang dengan HIV)
- Pemberian pengobatan pasien TB-HIV
- Pengendalian Penyakit Infeksi (PPI) TB pada ODHIV[1,9]
Pemberian TPT lebih difokuskan pada populasi ODHIV yang terbukti tidak menderita TB aktif. Skrining dini dapat dilakukan dengan menggunakan 5 pertanyaan yang terdiri dari 4 gejala (batuk, demam hilang timbul, berat badan turun tanpa sebab yang jelas, keringat malam tanpa kegiatan) dan 1 tanda klinis (gejala dan tanda TB ekstra-paru seperti pembesaran kelenjar getah bening di leher dan ketiak), yang sudah cukup untuk menyingkirkan kecurigaan TB aktif pada ODHIV.[1,10]
Jika diperlukan secara klinis, pemeriksaan penunjang lainnya dapat ditambah, seperti pemeriksaan foto toraks dan CRP (C-reactive protein) dengan cut-off > 5 mg/L. Semua pemeriksaan radiologi dan laboratorium merupakan pemeriksaan tambahan dan tidak menjadi syarat pemberian TPT.[1,10]
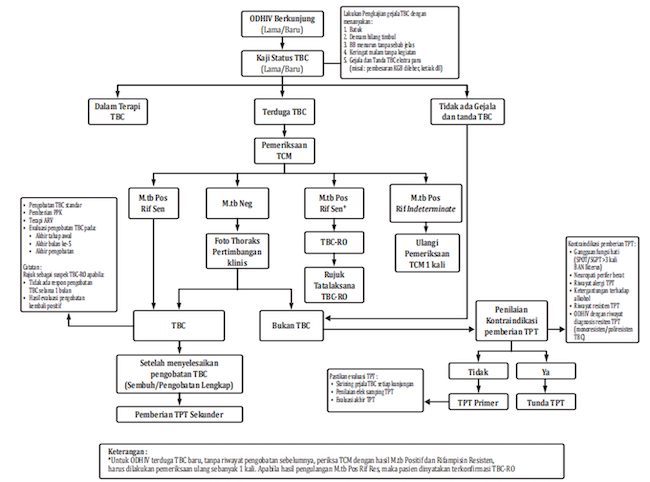
Apabila ditemukan salah satu positif dari 5 pertanyaan di atas terhadap ODHIV, maka sebaiknya dilakukan penelusuran diagnosis TB lebih lanjut dan pemberian profilaksis TB. Gambar alur skrining dan pemberian TPT terlampir di bawah.[1]
Gambar 1. Skrining dan Alur Pemberian TPT pada pasien TB-HIV
Sumber: Kemenkes RI. 2023.
Selama beberapa dekade, WHO telah mengeluarkan berbagai rekomendasi mengenai skrining, diagnosis, pengobatan, dan pencegahan kasus TB dengan HIV. Di bawah ini terlampir poin-poin rekomendasi terbaru dari WHO (2024) dalam WHO Consolidated Guidelines on Tuberculosis, untuk orang dewasa dengan TB-HIV.[6]
Skrining TB pada ODHIV
Orang dengan HIV harus diskrining TB secara sistematis pada setiap kunjungan ke fasilitas kesehatan.[6]
Skrining sistematis TB pada orang dewasa dengan HIV harus dilakukan menggunakan rekomendasi pertanyaan 4 gejala dari WHO. Individu yang melaporkan salah satu gejala batuk, demam, penurunan berat badan, ataupun keringat malam kemungkinan terinfeksi TB dan harus ditelusuri lebih lanjut untuk penegakkan diagnosis TB maupun penyakit infeksi lainnya.[6]
Nilai C-reactive protein (CRP) dengan cut-off >5 mg/L dapat digunakan untuk skrining infeksi TB pada orang dewasa dengan HIV.[6]
Pemeriksaan foto toraks dapat digunakan untuk skrining infeksi TB pada orang dewasa dengan HIV.[6]
Program software komputer dapat digunakan sebagai alternatif pengganti manusia untuk menginterpretasikan hasil foto toraks untuk skrining dan triase infeksi TB pada orang dewasa dengan HIV.[6]
Tes cepat diagnostik yang direkomendasikan oleh WHO dapat digunakan untuk skrining infeksi TB pada orang dewasa dengan HIV.[6]
Orang dewasa dengan HIV yang dirawat inap di bangsal dengan tingkat prevalensi TB >10% harus diperiksa TB dengan tes cepat diagnostik yang direkomendasikan oleh WHO.[6]
Diagnosis TB pada ODHIV
Pada ODHIV dengan tanda dan gejala TB diseminata, pemeriksaan Xpert MTB/RIF dapat dilakukan menggunakan sampel darah sebagai pemeriksaan diagnostik inisial (bukti klinis masih rendah, direkomendasikan sesuai kondisi klinis).[6]
Pada kondisi rawat inap, WHO merekomendasikan pemeriksaan LF-LAM (lateral flow lipoarabinomannan) untuk membantu diagnosis TB aktif pada ODHIV dengan kondisi:
- Pasien dengan tanda dan gejala TB pulmonal dan/atau ekstrapulmonal
- Pasien dengan infeksi HIV tahap lanjut yang sakit berat
- Pasien dengan CD4+ <200 sel/mm3 tanpa melihat tanda dan gejala TB[6]
Pada kondisi rawat jalan, WHO merekomendasikan pemeriksaan LF-LAM untuk membantu diagnosis TB aktif pada ODHIV dengan kondisi:
- Pasien dengan tanda dan gejala TB pulmonal dan/atau ekstrapulmonal atau sakit berat
- Pasien dengan jumlah CD4+ < 100 sel/mm3 tanpa melihat tanda dan gejala TB
- Pasien tanpa tanda dan gejala TB dan jumlah CD4+ yang tidak diketahui
- Pasien tanpa tanda dan gejala TB dan jumlah CD4+ ≥200 sel/mm3
- Pasien tanpa tanda dan gejala TB dan jumlah CD4+ 100–200 sel/mm3
- Pasien ODHIV tanpa penilaian gejala TB[6]
Kesimpulan
Koinfeksi TB-HIV sering dijumpai dengan prognosis penyakit yang buruk dan tingkat morbiditas serta mortalitas yang tinggi. Kemenkes RI dan WHO merekomendasikan skrining dini dengan menggunakan 5 pertanyaan yang terdiri dari 4 gejala dan 1 tanda klinis, yang dapat menyingkirkan kecurigaan TB aktif pada ODHIV.
Jika diperlukan secara klinis, maka dapat dilakukan tambahan pemeriksaan penunjang lainnya, seperti foto toraks dan CRP. Pemeriksaan LF-LAM dengan sampel urine dianjurkan oleh WHO untuk mendiagnosis TB pada pasien dengan HIV. Deteksi dini sangat krusial untuk mengontrol penyebaran TB dan menurunkan beban morbiditas serta mortalitas pada pasien maupun komunitasnya.
Penulisan pertama oleh: dr. Fredy Rodeardo Maringga
Direvisi oleh: dr. Irene Cindy Sunur