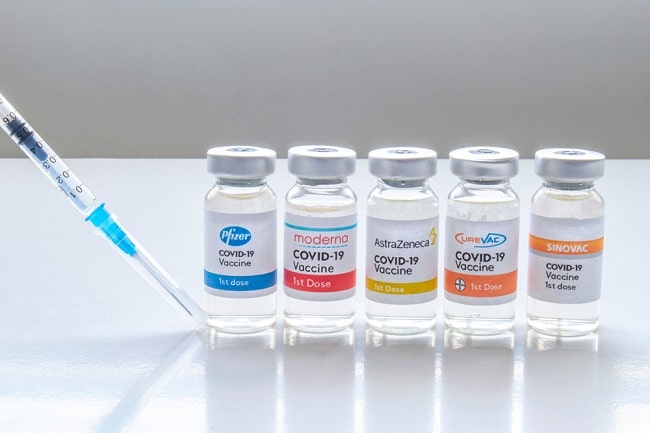
Strategi mix-and-match vaksin COVID-19 atau disebut juga vaksin heterolog tengah diteliti dalam beberapa studi. Beberapa jenis vaksin yang banyak diteliti dalam konsep mix-and-match adalah kombinasi beberapa vaksin, yaitu chimpanzee adenovirus-vectored vaccine (ChAdOx 1) atau disebut vaksin COVID-19 AstraZeneca, vaksin mRNA-1273 atau disebut vaksin COVID-19 Moderna, dan vaksin BNT 162b2 atau disebut vaksin COVID-19 Pfizer.[1-3]
Sebelumnya, penggunaan vaksin heterolog juga telah terbukti dan diterapkan untuk beberapa jenis vaksin, yaitu vaksin Ebola dan vaksin rotavirus.[4,5] Oleh karena itu, ada alasan ilmiah yang cukup menjanjikan untuk menggunakan konsep serupa pada vaksinasi COVID-19. Penggunaan strategi mix-and-match juga diharapkan dapat meningkatkan capaian vaksinasi, ketersediaan suplai vaksin, dan isu keamanan vaksinasi COVID-19 yang juga terjadi di Indonesia.[1-3]
Mix and Match pada Penyakit Terdahulu
Strategi vaksinasi mix and match pada penyakit lain telah terbukti efektif berdasarkan beberapa studi terdahulu. Konsep vaksin rotavirus heterolog di Amerika Serikat sudah dimulai sejak tahun 2006 dengan menggabungkan vaksin RotaTeq (RV5) dan Rotarix (RV1). Uji acak terkontrol yang meneliti penerapan vaksinasi mix and match rotavirus dilakukan pada 1.393 anak berusia 6–14 minggu. Sampel diacak menjadi 5 kelompok dan diberikan vaksin yang berbeda, dengan konsep homolog atau heterolog (RV5-RV5-RV5, RV5-RV1-RV1, RV5-RV5-RV1, RV1-RV1, dan RV1-RV5-RV5).
Jumlah anak yang mengalami perubahan menjadi seropositif (Ig A≥20 U/mL) pada semua kelompok yang diberikan vaksin yang berbeda dengan dosis pertama berkisar antara 77–96% anak. Persentase ini serupa dengan kelompok yang menerima vaksin homolog, sehingga dapat dikatakan bahwa penggunaan vaksin heterolog pada rotavirus sebanding dengan vaksin homolog.[4]
Uji acak terkontrol terkini pada vaksin Ebola di negara Tanzania dan Uganda juga menunjukan hal serupa. Anywaine et al menguji 72 orang berusia 18–50 tahun. Sampel dibagi menjadi 4 kelompok, dan masing masing kelompok diberikan vaksin yang berbeda pada dosis pertama dan dosis kedua dengan menggunakan vaksin vektor Ankara dan vaksin derivat adenovirus serotipe 26 (Ad26) dengan rentang waktu 28 dan 56 hari.
Respons imun dinilai sebanyak 5 kali, yaitu pada saat sebelum pemberian vaksin dosis pertama dan dosis kedua, 7 hari setelah pemberian vaksin dosis pertama dan kedua, serta 21 hari setelah pemberian dosis kedua. Sampel pada kelompok dengan interval 56 hari juga diperiksakan respons imunnya pada hari ke-28 setelah dosis pertama.
Hasil menunjukan bahwa pada hari ke-21 setelah vaksinasi dosis kedua, 100% sampel pada keempat kelompok memiliki respons antibodi terhadap glikoprotein virus Ebola. Respons antibodi neutralisasi pada hari ke-21 setelah dosis kedua ditemukan pada 87–100% sampel baik pada kelompok dengan interval 28 maupun 56 hari.[5]
Bukti Ilmiah Mix-and-Match Vaksin COVID-19
Studi mix-and-match vaksin COVID-19 yang dilakukan oleh Liu et al pada 100 orang berusia di atas 50 tahun membagi sampel menjadi 4 kelompok yang akan diberikan vaksin COVID-19 Pfizer (BNT) dan vaksin COVID-19 AstraZeneca (ChAd). Pemberian vaksin dilakukan dengan strategi homolog dan heterolog yaitu ChAd/ChAd, ChAd/BNT, BNT/BNT, dan BNT/ChAd, dengan interval pemberian booster pada 28 dan 84 hari.
Studi ini meneliti konsentrasi IgG anti-spike SARS-CoV-2 dalam serum pada hari ke-28 serta mengukur tingkat keamanan dan reaktogenisitas vaksin pada hari ke-7 pascaimunisasi. Hasil menunjukan bahwa regimen vaksin COVID-19 Pfizer dan vaksin COVID-19 AstraZeneca menghasilkan kadar IgG anti-spike SARS-CoV-2 yang lebih tinggi daripada regimen vaksin COVID-19 AstraZeneca homolog. Sementara itu, kelompok vaksin COVID-19 Pfizer homolog memiliki nilai sel T spesifik SARS-CoV-2 paling tinggi di antara keempat kelompok regimen tersebut. Tidak ada perbedaan efek samping yang signifikan antarkelompok regimen.[1]
Uji acak terkontrol lain dilakukan oleh Borobia et al pada 676 pasien sehat berusia 18–60 tahun, yang diacak menjadi kelompok kontrol (vaksin COVID-19 Pfizer homolog) dan kelompok intervensi (vaksin COVID-19 Pfizer dan vaksin COVID-19 AstraZeneca). Hasil studi ini menunjukan bahwa kombinasi vaksin COVID-19 AstraZeneca sebagai dosis pertama dan vaksin COVID-19 Pfizer sebagai dosis kedua menghasilkan lebih banyak antibodi neutralisasi SARS-CoV-2 sebesar 37 kali lipat dan sel imunitas spesifik SARS-CoV-2 sebesar 4 kali lipat. Efek samping yang sering dilaporkan dari keseluruhan partisipan pada studi ini bersifat ringan (68,3%) dan sedang (29,9%). Tidak ada efek samping serius yang dilaporkan.[2]
Studi di Jerman juga menunjukan hal serupa. Sebanyak 96 individu sehat mendapatkan vaksin COVID-19 dengan konsep mix and match. Vaksin yang diteliti adalah vaksin COVID-19 AstraZeneca (vaksin vector) digabungkan dengan vaksin mRNA, yaitu COVID-19 Pfizer atau vaksin COVID-19 Moderna. Ditemukan bahwa kombinasi tersebut menghasilkan spike IgG spesifik, antibodi neutralisasi, dan spike sel T CD4 spesifik yang lebih tinggi daripada regimen vaksin vektor.
Selain itu, regimen vaksin heterolog menunjukan hasil yang setara dengan regimen homolog vaksin mRNA. Kadar sel T CD8 juga terlihat signifikan lebih tinggi daripada regimen vaksin homolog. Oleh karena itu, peneliti menyimpulkan bahwa pemberian vaksin heterolog dapat menginduksi respons imunitas seluler dan humoral yang lebih kuat terhadap infeksi COVID-19.[3]
Saat ini, masih berlangsung sebuah uji acak terkontrol yang dilakukan di Kanada pada 1.200 individu sehat dengan menggunakan berbagai jenis vaksin COVID-19. Sampel dibagi menjadi 12 kelompok yang terdiri dari 4 kelompok penerima vaksin homolog (vaksin COVID-19 Moderna atau vaksin COVID-19 Pfizer) dan 8 kelompok penerima vaksin heterolog (vaksin COVID-19 Pfizer dan vaksin COVID-19 AstraZeneca). Studi ini juga membandingkan jarak pemberian antara dosis pertama dan dosis kedua (28 hari vs 112 hari). Studi diperkirakan akan selesai pada tahun 2023.[6]
Manfaat Mix and Match Vaksin COVID-19 pada Pasien Imunokompromais
Di samping bukti ilmiah di atas, strategi mix and match juga dapat bermanfaat pada pasien imunokompromais, pasien dengan malignansi, dan juga pasien yang menjalani transplantasi organ. Pada ketiga jenis pasien ini, dosis tambahan atau dosis yang lebih besar dibutuhkan untuk mencapai imunogenisitas yang setara dengan kondisi normal.[7]
Studi terdahulu menunjukan bahwa respons vaksin viral pada resipien organ mengalami penurunan yang cukup signifikan, seperti yang terjadi pada pasien yang menjalani transplantasi dengan stem sel, di mana vaksin hepatitis B hanya memberikan respons pada 51,9% pasien.[8]
Hasil serupa ditunjukkan oleh studi yang menganalisis pasien transplantasi yang diberikan vaksin COVID-19. Cucchiari et al melakukan uji acak terkontrol pada 148 resipien transplantasi ginjal yang diberikan vaksin COVID-19 Moderna. Hasil menunjukan bahwa respons imunitas seluler dan humoral hanya terjadi pada 65% pasien saja. Hal ini tidak sejalan dengan penelitian pada populasi normal yang menunjukan bahwa respons imunitas terjadi pada hampir 100% pasien. Pada penelitian ini, juga ditunjukkan bahwa antibodi spesifik S hanya ditemukan pada 29% pasien.[8]
Studi yang dilakukan oleh Grupper dan Boyarsky mendukung data penelitian ini. Grupper menyatakan bahwa setelah pemberian dosis kedua vaksin COVID-19 Pfizer pada pasien resipien transplantasi ginjal, respons antibodi hanya ditemukan pada 37,5% sampel saja.[9] Sedangkan Boyarsky melaporkan bahwa hasil serokonversi terjadi pada 54% pasien dari total 658 resipien transplantasi organ, termasuk ginjal, hepar, jantung, paru, pankreas dan multiorgan yang diberikan vaksin COVID-19 Moderna atau vaksin COVID-19 Pfizer.[10]
Strategi mix and match vaksin dapat menginduksi beberapa jalur imunitas yang berbeda dibandingkan dengan vaksin homolog. Respons sel B dan sel T yang lebih poten diharapkan mampu memberikan perlindungan pada populasi pasien jenis ini.[11]
Isu Keamanan Mix-and-Match Vaksin COVID-19
Walaupun terdapat beberapa bukti akan manfaatnya pada sistem imun manusia, masih terdapat beberapa pertanyaan mengenai keamanan penggabungan beberapa jenis vaksin COVID-19. Studi yang dilakukan oleh Charite dan Saarland mengungkap bahwa tidak terdapat efek samping yang lebih berat jika dibandingkan dengan pemberian vaksin homolog.[12]
Selain itu, penggunaan strategi mix-and-match vaksin COVID-19 juga dapat menjadi alternatif terhadap kekhawatiran efek samping trombosis yang disebabkan oleh penggunaan vaksin berbasis adenovirus.[12]
Program Vaksinasi COVID-19 dan Peluang Strategi Mix and Match di Indonesia
Program vaksinasi COVID-19 di Indonesia telah berjalan kurang lebih 7 bulan dengan cakupan hampir seperempat penduduk yang telah mendapatkan dosis pertama dan sekitar 10% penduduk telah mendapatkan dosis kedua. Vaksin yang didistribusikan terdiri dari beberapa jenis vaksin.[13,14]
Target pencapaian herd immunity diperkirakan dapat terjadi jika vaksinasi mencakup 50–70% atau sekitar 135–175 juta penduduk Indonesia. Sementara itu, terdapat kendala besar untuk mencapai herd immunity, yang sebagian besar terjadi akibat heterogenitas persebaran penyakit, program penanggulangan COVID-19, ketersediaan dan pemberian vaksin, serta kesiapan daerah untuk menangani pasien COVID-19.
Hingga saat ini, program vaksinasi di Indonesia sebagian besar masih menggunakan strategi vaksinasi homolog. Pencapaian keberhasilan vaksinasi 2 fase dapat terhambat jika ketersediaan suplai vaksin homolog terganggu, baik akibat keterbatasan fasilitas logistik maupun akibat isu keamanan terkait kejadian ikutan pascaimunisasi (KIPI).[13,14]
Sebagai contoh, di beberapa negara Eropa, distribusi vaksin COVID-19 AstraZeneca telah mengalami penghentian akibat isu kasus tromboemboli setelah pemberian vaksin ini. Kondisi ini menyebabkan pemberian dosis kedua yang tertunda atau terlambat dari jadwal yang telah ditentukan. Strategi mix-and-match vaksin COVID-19 dengan menggunakan vaksin COVID-19 Pfizer diterapkan untuk menangani permasalahan tersebut.[15,16]
Dengan berbagai bukti yang menunjukan keunggulan pemberian vaksin heterolog, strategi ini dapat bermanfaat untuk menyelesaikan permasalahan ketersediaan suplai dan isu keamanan vaksinasi COVID-19 yang juga terjadi di Indonesia.[1-5,17]
Kesimpulan
Program vaksinasi merupakan salah satu langkah untuk mengendalikan pandemi COVID-19 di Indonesia. Keterbatasan suplai, fasilitas, dan efek samping vaksinasi dapat menghambat laju ketercapaian program vaksinasi. Strategi vaksinasi mix-and-match membuka peluang agar program ini dapat tetap berjalan dan mengurangi hambatan keterbatasan suplai. Efikasi mix and match vaksin COVID-19 juga sudah dibuktikan melalui beberapa penelitian yang mengungkap bahwa strategi ini dapat meningkatkan respons imunitas seluler dan humoral. Strategi ini juga memberikan peluang bagi pasien dengan imunodefisiensi untuk mendapatkan kekebalan yang serupa dengan populasi umum.
Uji klinis prospektif lebih lanjut yang lebih besar sedang dilakukan untuk lebih memahami apakah strategi mix-and-match vaksin COVID-19 akan meningkatkan imunitas terhadap COVID-19.
Klik di sini untuk menonton video ALOMEDIKA.