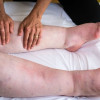
Membedakan selulitis dan limfedema tidak mudah, tetapi penting agar terapi yang tepat dapat diberikan. Selain itu, kedua kondisi ini dapat terjadi bersamaan. Limfedema merupakan salah satu faktor predisposisi selulitis dan selulitis berulang. Hal ini karena adanya defek pada sistem limfatik pada limfedema. Selanjutnya bila terjadi selulitis, sistem limfatik akan mengalami kerusakan, kemudian meningkatkan risiko terjadinya selulitis berulang.[1,3,7,8]
Berdasarkan etiologinya, limfedema dibagi menjadi 2, yaitu limfedema primer dan sekunder. Limfedema primer terjadi karena kelainan kongenital maupun genetik, misalnya mutasi gen, yang menyebabkan defek sistem limfatik. Limfedema sekunder lebih sering disebabkan defek sistem limfatik yang didapat (acquired), misalnya karena cedera, infeksi seperti kaki gajah, atau obstruksi aliran limfatik seperti operasi/trauma, deep vein thrombosis (DVT), komplikasi penyakit seperti gagal jantung kongestif, dan obat-obatan seperti calcium channel blockers (CCB).[1]
Perbedaan Selulitis dan Limfedema
Perbedaan utama selulitis dan limfedema adalah klinis eritema, edema, dan nyeri tekan pada selulitis. Sedangkan limfedema ditandai edema karena akumulasi cairan limfe yang stasis, tetapi dapat pula disertai dengan perubahan warna kulit seperti eritema dan nyeri tekan. Maka dari itu, membedakan dari manifestasi klinis saja kadang tetap sulit.
Limfedema bersifat kronik progresif yang ditandai dengan pembengkakan ekstremitas atas atau bawah akibat stasis aliran limfe dan akumulasi cairan kaya protein di jaringan interstisial dan fibroadiposa. Sedangkan selulitis merupakan inflamasi dermis dan subkutan yang sering disebabkan oleh infeksi bakteri.[1,3,7,8]
Hubungan Selulitis dan Limfedema
Limfedema menjadi faktor risiko selulitis, karena adanya stagnasi aliran limfe dan akumulasi cairan limfe dan kaya akan protein di interstitial. Stasis aliran limfe akibat gangguan drainase mengakibatkan penurunan bersihan limfe sehingga terjadi defisiensi imun lokal, karena transpor antigen ke nodus limfatikus terganggu. Hal ini meningkatkan risiko selulitis.
Akumulasi cairan limfe yang kaya akan protein pada limfedema menjadi media yang baik untuk pertumbuhan bakteri. Bakteri kemudian memproduksi toksin pada jaringan limfe yang mengalami defek. Selain memberikan gejala lokal, seperti eritema dan edema, toksin ini diduga ikut berkontribusi dalam timbulnya gejala sistemik yang ditemukan pada pasien selulitis akibat limfedema.[9]
Berdasarkan studi Lymphedema IMpact and PRevalence INTernational (LIMPRINT), dari 8.140 pasien dengan edema kronis, sekitar 17,5% mengalami limfedema primer dan 82,5% limfedema sekunder. Dari persentase ini, sekitar 32% dari mereka yang mengalami limfedema primer dan 35% dari limfedema sekunder mengalami selulitis.[6]
Faktor yang Berperan dalam Berkembangnya Selulitis Menjadi Limfedema
Beberapa faktor risiko yang berperan dalam berkembangnya selulitis menjadi limfedema meliputi obesitas, luka, penyakit kronis, dan usia.
Obesitas
Obesitas juga menjadi faktor risiko terjadinya selulitis pada pasien dengan limfedema. Jaringan adiposa yang terakumulasi dicurigai berperan dalam reaksi inflamasi dan imunitas. Jaringan adiposa mensekresi adipokin, seperti adiponektin dan leptin, yang bersifat proinflamasi maupun antiinflamasi.
Pada mereka dengan obesitas juga lebih banyak ditemukan infeksi fungal intertrigo dan kulit yang lebih kering. Hal ini akan mengganggu barrier kulit dan menjadi porte d'entrée untuk infeksi.[2,4,6]
Luka
Luka menjadi faktor risiko selulitis pada pasien limfedema. Hal ini karena adanya peran luka sebagai porte d'entrée untuk infeksi. Manajemen luka akut, seperti irigasi luka, menjaga luka tetap bersih dan kering, serta pencegahan infeksi penting untuk mengurangi risiko selulitis.[2,4,6]
Penyakit Kronis
Penyakit kronis, seperti diabetes mellitus dan keganasan, menjadi salah satu faktor risiko terjadinya selulitis pada pasien dengan edema kronis (>3 bulan) karena limfedema. Hal ini karena adanya gangguan aliran limfe, baik karena massa, maupun risiko infeksi yang lebih tinggi pada kelompok ini.[4,6]
Usia
Beberapa studi ada yang menyatakan bahwa usia juga menjadi faktor risiko berkembangnya limfedema menjadi selulitis. Akan tetapi, hasilnya masih bervariatif, di mana salah satu studi menyatakan bahwa usia yang lebih muda saat diagnosis limfedema menjadi faktor risiko. Sedangkan studi lain menemukan bahwa usia dan kejadian selulitis pada limfedema memiliki korelasi yang sifatnya lemah.[2–4]
Tanda Klinis Limfedema yang Disertai Selulitis
Kecurigaan limfedema yang disertai selulitis ditandai dengan peningkatan lingkar ekstremitas dengan satu atau lebih tanda inflamasi dan infeksi, yaitu:
- Eritema
- Suhu kulit yang lebih panas dibandingkan suhu kulit sekitarnya pada saat palpasi
- Nyeri
Demam atau malaise[3]
Lingkar ekstremitas atas diukur pada 10 cm di atas dan di bawah siku. Sedangkan ekstremitas bawah diukur pada 15 cm proksimal dan distal dari bagian bagian bawah patella, dan 10 cm proksimal dari maleolus lateralis.[3]
Adanya peningkatan C-reactive protein (CRP) juga dapat menjadi pembantu diagnosis adanya selulitis. Kultur dari darah atau scraping area luka yang dicurigai sebagai porte d'entrée, sebagai pembantu diagnosis bila diperlukan.[3]
Pada limfedema yang disertai selulitis, terdapat tanda bahaya yang memerlukan pertimbangan lebih lanjut untuk dirawat. Tanda bahaya meliputi:
- Tanda inflamasi difus pada seluruh bagian ekstremitas yang dicurigai
- Kecurigaan sepsis
- Tidak adanya perbaikan klinis atau perburukan dalam waktu 48 jam setelah terapi dengan antibiotik[3]
Limfedema Sebagai Faktor Risiko Selulitis
Vignes et al. melakukan studi cross-sectional yang melibatkan 1.846 pasien limfedema. Berdasarkan hasil studi, sebanyak 695 pasien (37%) mengalami kejadian satu atau lebih episode selulitis, dan 23% mengalami selulitis rekuren (lebih dari dua kali episode selulitis).
Selulitis terjadi pada 40% pasien dengan limfedema sekunder ekstremitas atas, 31% pasien limfedema sekunder ekstremitas bawah, dan 39% pasien limfedema primer ekstremitas bawah (p=0,02).[2]
Limfedema Sekunder Ekstremitas Atas dengan Selulitis
Secara keseluruhan pada studi ini didapatkan adanya hubungan signifikan antara selulitis dengan limfedema sekunder ekstremitas atas pada mereka dengan indeks massa tubuh (IMT) yang lebih tinggi (rerata 27,8 kg/m2).
Selain itu, selulitis juga berhubungan dengan usia yang lebih muda saat onset limfedema, dan onset gejala limfedema sampai mendapatkan pelayanan kesehatan (rerata 107 bulan) dan riwayat paparan radioterapi pasien dengan kanker payudara. Eksisi kelenjar getah bening (KGB), riwayat kemoterapi, dan segmentasi limfedema ekstremitas atas tidak berhubungan dengan kejadian selulitis.[2]
Limfedema Sekunder Ekstremitas Bawah dengan Selulitis
Pada kelompok limfedema sekunder ekstremitas bawah, selulitis secara signifikan berhubungan dengan interval dari onset gejala hingga pasien melakukan konsultasi (rerata 97 bulan) dan eksisi KGB.
Usia muda saat onset limfedema dan IMT tidak berpengaruh terhadap kejadian selulitis pada kelompok ini. Dari 30,5% penderita selulitis pada kelompok limfedema sekunder ekstremitas bawah, sebanyak 69 pasien (21,2%) mengalami selulitis rekuren.[2]
Limfedema Primer Ekstremitas Bawah dengan Selulitis
Pada kelompok limfedema primer ekstremitas bawah, selulitis secara signifikan berhubungan dengan jenis kelamin pria, peningkatan IMT, dan usia muda saat onset limfedema.[2]
Kesimpulan
Limfedema secara klinis diidentifikasi dari tanda akumulasi cairan interstitial karena gangguan aliran limfe yang menyebabkan edema. Sedangkan selulitis memberikan tanda inflamasi dermis dan subkutan, seperti edema, eritema, dan nyeri tekan, yang seringkali disebabkan infeksi bakteri. Meski demikian, limfedema kronis dapat memiliki eritema dan nyeri tekan yang hampir mirip dengan selulitis, sehingga kedua kondisi ini dapat sulit untuk dibedakan.
Limfedema merupakan faktor predisposisi terjadinya selulitis dan selulitis berulang. Hal ini karena adanya stagnasi aliran limfe, defisiensi imun lokal, dan akumulasi cairan limfe yang kaya protein di ruang interstisial, di mana membuat regio anatomis tersebut menjadi media yang baik untuk pertumbuhan bakteri. Beberapa faktor risiko yang berperan dalam terjadinya selulitis pada limfedema meliputi obesitas, luka, penyakit kronis seperti diabetes mellitus dan keganasan, serta usia.
Limfedema yang disertai dengan selulitis dapat diidentifikasi dengan peningkatan diameter extremitas yang bersangkutan disertai tanda klinis inflamasi dan infeksi. Tanda klinis inflamasi dan infeksi yang sering muncul adalah eritema, nyeri, demam/malaise, dan suhu kulit yang lebih tinggi pada palpasi. Pemeriksaan C-reactive protein (CRP) juga dapat membantu menentukan apakah selulitis terjadi pada pasien dengan limfedema kronis.