Pemeriksaan trauma servikal pada anak-anak memerlukan pertimbangan khusus terkait pemilihan metode pencitraan dan minimalisasi paparan radiasi. Trauma tulang belakang pada anak sebenarnya jarang terjadi. Namun, tulang belakang servikal adalah area yang paling sering terlibat dan mencakup 60–80% dari semua trauma tulang belakang pada anak-anak.[1,2]
Pada pasien anak, pola trauma berbeda dibandingkan dengan orang dewasa. Hal ini disebabkan oleh anatomi dan biomekanika yang berbeda. Penyedia layanan medis gawat darurat sebenarnya telah dilatih untuk menerapkan kolar servikal kepada pasien yang mengalami trauma. Namun, diperlukan pemahaman yang lebih komprehensif terkait pemeriksaan dan manajemen trauma servikal pada pasien pediatrik.[1,2]
Perbedaan Trauma Servikal pada Pasien Anak dan Dewasa
Anak-anak memiliki kepala yang relatif lebih besar, osifikasi yang belum sempurna, dan ketergantungan yang lebih tinggi pada struktur ligamen untuk stabilitas. Anak-anak usia <9 tahun memiliki persentase cedera aksial (oksiput-C2) yang lebih tinggi daripada orang dewasa yang lebih sering mengalami cedera subaksial (C3–7). Namun, pada usia 9 tahun, pola trauma servikal sudah sangat mirip dengan dewasa.[2]
Ketidakmampuan anak-anak pre-verbal untuk berpartisipasi aktif dalam pemeriksaan fisik dan penunjang mungkin menyebabkan kecemasan bagi tenaga kesehatan. Akan tetapi, pemeriksaan tetap perlu dilakukan dengan saksama agar dapat menghindari pencitraan yang tidak perlu. Hal ini mengingat adanya risiko radiasi pada anak-anak. Pada orang dewasa, risiko radiasi dari pencitraan dinilai jauh lebih rendah daripada risiko melewatkan trauma yang tidak terdeteksi karena tidak menjalani pencitraan.[1,2]
Pertimbangan terkait Penggunaan dan Pelepasan Kolar Servikal pada Anak
Pasien yang mengalami atau dicurigai mengalami trauma servikal umumnya telah diimobilisasi dengan kolar servikal (c-collar) oleh tenaga medis gawat darurat. Tujuan pemasangan kolar servikal adalah untuk menstabilkan area servikal. Namun, bukti yang mendukung penggunaan kolar servikal sebenarnya masih terbatas.[1,2]
Penelitian dari beberapa negara melaporkan hasil yang bervariasi. Ada laporan bahwa kolar servikal memperburuk AOD (Atlanto-Occipital Dislocation) dengan menambahkan ekstensi eksternal. Selain itu, ada yang melaporkan bahwa kolar servikal mengganggu manajemen jalan napas, mengurangi kapasitas pernapasan, meningkatkan tekanan intrakranial, menyebabkan pasien tidak nyaman, dan menimbulkan ulserasi.[1,2]
Cedera akibat tekanan kolar servikal juga dapat terjadi pada anak-anak yang dirawat karena kecurigaan cedera servikal. Oleh sebab itu, kolar servikal perlu dilepaskan jika cedera servikal tidak teridentifikasi (cleared) melalui rangkaian anamnesis, pemeriksaan fisik, dan pemeriksaan penunjang sesuai alur yang dijelaskan di bawah.[1,2]
Alur Pemeriksaan dan Penentuan Apakah Perlu Pencitraan Servikal
Pasien trauma tulang belakang kadang sulit dievaluasi tanpa pencitraan. Oleh sebab itu, dokter dapat melakukan pencitraan pada anak-anak jika memang diperlukan. Akan tetapi, risikonya (paparan radiasi) perlu dipertimbangkan dengan matang pada anak. Metode dengan tingkat radiasi serendah mungkin lebih dipilih.[1,2]
Semua pasien trauma tumpul perlu dipertimbangkan untuk risiko cedera servikal. Pada pasien dewasa, aturan prediksi dari Studi Pemanfaatan Sinar-X Darurat Nasional yang diperkenalkan pada tahun 2000 telah terbukti memiliki sensitivitas yang baik ketika digunakan di departemen gawat darurat. Namun, validitas penggunaan sinar-X darurat pada anak-anak di berbagai negara masih kontroversial.[1,2]
Pediatric Emergency Care Applied Research Network (PECARN) merilis rekomendasi khusus untuk pencitraan trauma servikal pada anak. Pertama-tama, dokter menilai ada tidaknya faktor risiko tinggi, yaitu:
- Skor GCS (Glasgow Coma Scale) 3–8 atau skala AVPU (Alert, Verbally Responsive, Painfully Responsive, Unresponsive) tidak responsif
- Ada abnormalitas ABC (Airway, Breathing, Circulation)
- Ada defisit neurologi fokal pada pemeriksaan, termasuk kelemahan, parestesia, dan mati rasa[2]
Apabila pasien memiliki faktor risiko tinggi tersebut, maka risiko cedera tulang belakang servikal diperkirakan sekitar 12,1% dan CT servikal direkomendasikan. Apabila pasien tidak memiliki faktor risiko tinggi tersebut, lakukan evaluasi faktor risiko lain, yaitu:
- Perubahan status mental (skor GCS 9-14)
- Adanya laporan nyeri leher dari pasien saat pemeriksaan
- Adanya cedera kepala maupun cedera torso yang berat[2]
Apabila pasien memiliki faktor risiko tersebut, risiko cedera servikal diperkirakan sekitar 2,8% dan rontgen polos leher direkomendasikan. Sebaliknya, jika pasien tidak memiliki faktor risiko apa pun, risiko cedera servikal diperkirakan amat rendah (0,2%) dan pasien bisa dipertimbangkan untuk clearance secara klinis.[2]
Rekomendasi dari PECARN tersebut mempunyai sensitivitas 94,3%, spesifisitas 60,4%, dan nilai prediktif negatif 99,9% dalam deteksi cedera servikal pada anak-anak.[2]
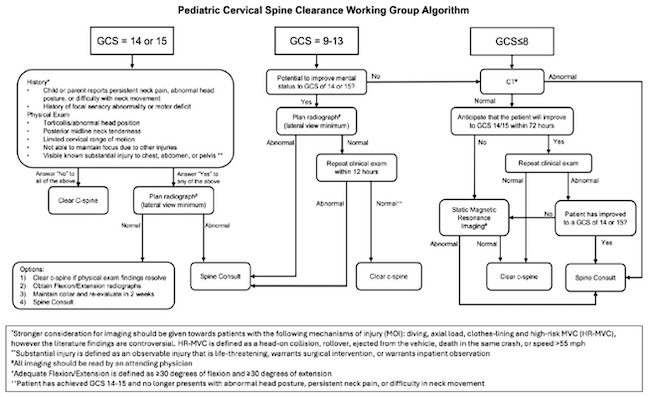
Selain itu, ada rekomendasi lain dari The Pediatric Cervical Spine Clearance Working Group (PCSCWG) yang telah menerbitkan konsensus di tahun 2019 untuk clearance servikal pada pasien anak dengan trauma tumpul. Rekomendasi dari PCSCWG ini lebih komprehensif.[2]
Gambar 1. Konsensus PCSCWG untuk Clearance Servikal pada Anak
Sumber: Russell KW, Kahan A, Eldredge RS. 2025.
Perbandingan Rontgen, CT, dan MRI untuk Trauma Servikal pada Anak
Modalitas pencitraan berupa rontgen, CT, dan MRI memiliki kekurangan dan kelebihan masing-masing dalam deteksi trauma servikal pada anak. Namun, CT umumnya dinilai paling berisiko, karena memiliki dosis radiasi tinggi.[1,2]
Rontgen
Rontgen (sinar-X) memberikan keuntungan karena mudah dilakukan dan memiliki dosis radiasi jauh lebih rendah daripada CT scan. Sensitivitas sinar-X untuk mengidentifikasi cedera tulang belakang leher memiliki laporan yang bervariasi, berkisar antara 56% hingga 100%. Variasi ini kemungkinan disebabkan oleh berbagai faktor termasuk teknik, kualitas, probabilitas pra-tes, dan pengalaman ahli radiologi dan teknisi radiografi.[2,3]
Penelitian oleh Jeong, et al. menemukan bahwa rontgen hanya mengidentifikasi 71% AOD (Atlanto-Occipital Dislocation) dan 50% AAD (Atlanto-Axial Dislocation) pada anak dengan skor GCS <9. Namun, terlepas dari limitasi tersebut, sinar X masih dianjurkan untuk mengurangi risiko radiasi pengion pada anak-anak dengan kemungkinan rendah cedera tulang belakang leher.[3]
Computed Tomography
Peran CT scan untuk evaluasi trauma servikal anak masih kontroversial. Kekhawatiran pertama adalah keganasan terkait radiasi, sementara kekhawatiran yang kedua adalah keraguan terhadap kemampuan CT untuk identifikasi cedera ligamen yang signifikan secara klinis, karena anak-anak lebih rentan terhadap cedera ini.[2]
Dibandingkan dengan sinar-X, CT diperkirakan memberikan dosis radiasi 90–200 kali lipat. Pearce, et al. mengamati sampel anak-anak yang menjalani CT di Inggris, Wales, atau Skotlandia dan menemukan bahwa dosis kumulatif 50–60 mGy melipatgandakan risiko leukemia dan tumor otak.[2,4]
Studi lain juga melaporkan bahwa insiden kanker 24% lebih tinggi pada anak-anak yang menjalani CT dibandingkan mereka yang tidak. Risiko kanker tiroid seumur hidup 78% lebih tinggi pada orang yang pernah menjalani CT tulang belakang leher tunggal saat berusia anak-anak.[2,5]
Beberapa penelitian melaporkan bahwa CT memiliki sensitivitas yang baik (95–100%) untuk deteksi trauma servikal dan dapat mengidentifikasi trauma servikal yang tidak stabil (gangguan dua atau lebih kolom tulang belakang yang berdekatan) pada pasien trauma pediatrik. Namun, risiko-risiko di atas harus dipertimbangkan.[2]
Magnetic Resonance Imaging
MRI merupakan alat diagnosis yang paling sensitif untuk mendeteksi cedera ligamen servikal dan cedera jaringan lunak lain pada pasien anak, tetapi berpotensi melewatkan cedera tulang. Pencitraan dengan MRI dilaporkan dapat mengidentifikasi cedera yang secara klinis tidak stabil (seperti AOD) dengan lebih andal daripada CT. Selain itu, MRI tidak memiliki radiasi, sehingga ideal untuk pasien anak.[2]
Keterbatasan MRI adalah biaya yang lebih mahal dan waktu akuisisi yang lebih lama bila dibandingkan dengan CT, sehingga bisa menyebabkan perlunya sedasi. Selain itu, ketersediaan MRI juga lebih terbatas.[2]
Pencitraan dengan MRI berperan dalam cedera tulang belakang servikal untuk evaluasi sumsum tulang belakang, cedera spesifik pada kompleks disko-ligamen, keberadaan hematoma kompresif, dan untuk perencanaan operasi. Namun, kegunaannya dalam skrining dan pembersihan pada pasien dengan pencitraan tulang berkualitas tinggi yang negatif masih dipertanyakan.[2]
Kesimpulan
Pemeriksaan trauma servikal pada anak-anak memerlukan pertimbangan khusus untuk menentukan apakah pencitraan benar diperlukan dan metode pencitraan apakah yang dipilih. Hal ini mengingat adanya risiko yang cukup signifikan akibat radiasi pada anak, terutama yang berkaitan dengan risiko keganasan.
Alur pemeriksaan dapat mengikuti rekomendasi PECARN atau PCSCWG. Namun, alur pemeriksaan PCSCWG lebih komprehensif. Keputusan terkait perlu tidaknya pencitraan dilakukan dan jenis pencitraan apa yang dipilih dibuat berdasarkan tingkat risiko setiap pasien. Pasien dengan risiko trauma servikal lebih rendah dapat menjalani rontgen (dosis radiasi lebih rendah daripada CT) atau dapat menjalani clearance secara klinis.