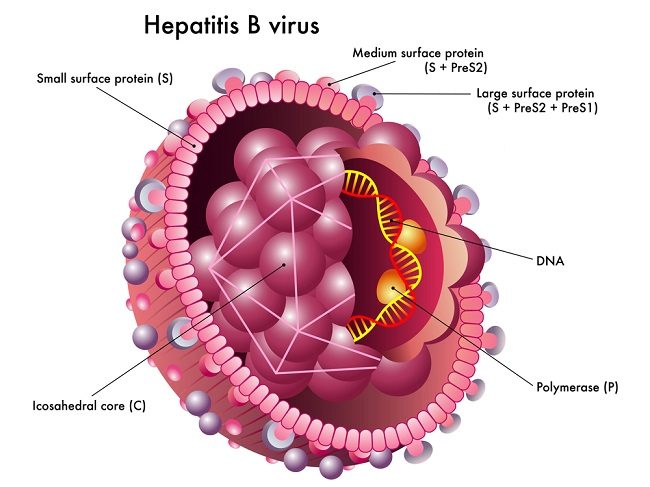
Pedoman penanganan hepatitis B kronik dipublikasikan oleh American Association for the Study of Liver Diseases (AASLD) dan the Infectious Diseases Society of America (IDSA) tahun 2025. Pada pedoman ini, pencegahan berfokus pada penurunan penularan dari ibu ke bayi (mother-to-child transmission) dan penularan horizontal, sedangkan surveilans mencakup pemantauan kanker hati pada individu dengan hepatitis B kronik.
Dalam hal terapi, analog nukleosida, seperti tenofovir disoproksil fumarat dan tenofovir alafenamid, direkomendasikan karena efikasi dan profil keamanan yang baik. Tujuan pengobatan meliputi pencegahan sirosis, penurunan komplikasi, pencapaian supresi virus, dan tercapainya functional cure melalui hilangnya HbsAg bila memungkinkan.[1]
Tabel 1. Tentang Pedoman Klinis Ini
| Penyakit | Hepatitis B Kronik |
| Tipe | Penatalaksanaan |
| Yang Merumuskan | American Association for the Study of Liver Diseases (AASLD) dan the Infectious Diseases Society of America (IDSA) |
| Tahun | 2025 |
| Negara Asal | Amerika Serikat |
| Dokter Sasaran | Spesialis Penyakit Dalam, Dokter Umum |
Penentuan Tingkat Bukti
Penentuan tingkat bukti menggunakan pendekatan GRADE (Grading of Recommendations Assessment, Development and Evaluation), yang dimulai dengan penyusunan pertanyaan klinis berbasis PICO (Population, Intervention, Comparison, Outcomes). Untuk setiap pertanyaan, panel mengandalkan tinjauan sistematik berdasarkan pencarian di berbagai basis data besar hingga akhir 2024.
Setiap studi kemudian dinilai dari segi risiko bias, presisi, konsistensi, keterkaitan langsung dengan populasi dan intervensi (indirectness), serta potensi bias publikasi. Setelah tingkat kepastian bukti ditetapkan (tinggi, sedang, rendah, atau sangat rendah), panel menggunakan kerangka Evidence-to-Decision (EtD) untuk menerjemahkan bukti menjadi rekomendasi klinis. Berdasarkan penilaian tersebut, rekomendasi diklasifikasikan sebagai kuat atau conditional melalui pemungutan suara.[1]
Rekomendasi Utama untuk Diterapkan dalam Praktik Klinis Anda
Pedoman ini membahas mengenai penapisan hepatitis B pada ibu hamil, serta bagaimana pendekatan untuk mencegah penularan dari ibu ke bayi. Pedoman ini juga membahas inisiasi terapi dan pilihan agen antivirus pada pasien dewasa non-hamil.[1]
Penanganan Hepatitis B Kronik pada Ibu Hamil
Pedoman ini menjelaskan bahwa pencegahan transmisi ibu-ke-bayi (mother-to-child transmission) merupakan prioritas utama pada kehamilan dengan hepatitis B.
- Pada ibu hamil dengan HBV DNA >200.000 IU/mL, terapi antivirus tenofovir disoproksil fumarat (TDF) atau tenofovir alafenamid (TAF) direkomendasikan mulai minggu ke-28 kehamilan, terlepas dari status HBeAg, untuk menurunkan risiko penularan perinatal.
- TDF lebih diutamakan karena memiliki rekam jejak keamanan yang lebih luas pada kehamilan.
- Terapi dapat dihentikan saat persalinan bila indikasinya semata-mata untuk pencegahan transmisi ibu-ke-bayi, tetapi pasien memerlukan pemantauan terhadap flare hepatitis pasca penghentian obat.
- TDF atau TAF juga dianggap aman pada ibu menyusui yang memerlukan terapi.[1]
Inisiasi Terapi Hepatitis B Kronik
Untuk individu dengan HBsAg positif dan viremia tanpa indikasi terapi berbasis penyakit, tetapi berada dalam situasi berisiko tinggi menularkan virus (misalnya pasangan tidak imun), pedoman ini menganjurkan pendekatan shared decision-making. Antivirus dapat dipertimbangkan untuk menurunkan risiko transmisi, khususnya bila individu yang berisiko terpapar belum divaksinasi, imunokompromais, atau status imunnya tidak diketahui.
Pedoman ini juga menekankan pentingnya menghindari stigma, karena kontak sosial biasa, seperti berjabat tangan atau berbagi makanan, bukan jalur penularan HBV. Lebih lanjut, antivirus yang direkomendasikan untuk terapi hepatitis B kronik pada pasien yang memiliki indikasi farmakoterapi adalah entecavir (ETV), TDF, dan TAF.
Penggunaan TDF dihindari pada pasien dengan gangguan ginjal. Sementara itu, ETV tidak digunakan pada kehamilan, koinfeksi HIV, dan riwayat paparan lamivudine.[1]
Terapi pada Fase Immune-Tolerant:
Pada fase immune-tolerant, yang ditandai dengan HBeAg positif, HBV DNA sangat tinggi >10⁷ IU/mL, dan ALT normal persisten, pedoman ini merekomendasikan:
- Memulai terapi antivirus pada pasien usia >40 tahun atau mereka yang sudah menunjukkan inflamasi atau fibrosis hati bermakna (≥F2) berdasarkan biopsi atau uji non-invasif seperti elastografi.
Pada pasien <40 tahun tanpa bukti kerusakan hati signifikan, keputusan terapi dilakukan melalui shared decision-making dengan mempertimbangkan faktor risiko seperti riwayat keluarga karsinoma hepatoseluler, risiko transmisi, serta kesiapan untuk terapi jangka panjang.[1]
Terapi pada Fase Immune-Active:
Bila terapi belum dimulai pada fase immune-tolerant, pemantauan ketat menjadi krusial, karena sebagian pasien akan beralih ke fase immune-active yang membutuhkan pengobatan.
- Pedoman ini merekomendasikan pemeriksaan ALT dan HBV DNA setidaknya setiap 6 bulan pada remaja dan dewasa, dengan prinsip serupa pada anak-anak, untuk mendeteksi dini progresi penyakit dan menentukan waktu yang tepat untuk memulai terapi.[1]
Terapi pada Fase Indeterminata:
Pada pasien dewasa dengan hepatitis B kronik HBsAg-positif, HBeAg-negatif, tanpa sirosis, dan berada pada fase indeterminata, pedoman ini merekomendasikan:
- Pendekatan shared decision-making untuk memulai atau menunda terapi antivirus.
- Keputusan ini harus mempertimbangkan risiko progresi penyakit hati dan potensi manfaat terapi, dengan evaluasi ulang pada setiap kunjungan bila terapi belum dimulai.
- Faktor yang meningkatkan kemungkinan manfaat terapi meliputi usia >40 tahun, jenis kelamin laki-laki, trombosit rendah-normal, dan terutama adanya fibrosis lanjut (F3–F4).
- Penilaian fibrosis dianjurkan menggunakan uji non-invasif seperti FIB-4 (>1,45) atau elastografi (≥8 kPa), di samping pertimbangan praktis seperti beban minum obat, biaya, dan kebutuhan pemantauan jangka panjang.[1]
Terapi pada Skenario Klinis Lainnya:
Pada pasien HBeAg-negatif tanpa sirosis yang telah mencapai supresi virus jangka panjang (HBV DNA tidak terdeteksi) dengan terapi analog nukleosida, pedoman ini tidak menganjurkan penghentian terapi sebelum terjadi kehilangan HBsAg, karena risiko flare hepatitis dan dekompensasi hati.
Penghentian terapi hanya dapat dipertimbangkan pada kelompok yang sangat terpilih, yakni pasien tanpa fibrosis lanjut atau sirosis, tanpa koinfeksi HIV atau hepatitis D, dengan HBsAg kuantitatif <100 IU/mL, serta bersedia menjalani pemantauan intensif.
Setelah obat dihentikan, ALT dan HBV DNA harus dipantau, dan terapi harus segera dimulai ulang bila terjadi reaktivasi virologis atau flare biokimia bermakna.[1]
Perbandingan dengan Pedoman Klinis di Indonesia
Pedoman klinis penanganan hepatitis B kronik di Indonesia dipublikasikan oleh Kementerian Kesehatan Republik Indonesia tahun 2019 (PNPK). Pedoman tersebut membahas diagnosis dan penatalaksanaan hepatitis B secara umum, termasuk hepatitis B akut.
Dalam hal terapi hepatitis B kronik, PNPK memiliki banyak kesamaan dengan pedoman AASLD/IDSA. Meski demikian, terdapat sedikit perbedaan dalam hal target terapi, yang mana pada PNPK target terapi hepatitis B kronik dibagi menjadi:
- Target ideal (ideal endpoint): Hilangnya HBsAg, dengan atau tanpa serokonversi anti-HBs.
- Target memuaskan (satisfactory endpoint): Tidak ditemukannya relaps klinis setelah terapi dihentikan pada pasien HBeAg positif, disertai serokonversi anti HBe yang bertahan, dan pada pasien HBeAg negatif.
- Target diinginkan (desirable endpoint): Penekanan HBV DNA yang bertahan selama terapi jangka panjang untuk pasien HBeAg positif yang tidak mencapai serokonversi anti HBe dan pada pasien HBeAg negatif.
Selain itu, PNPK juga membedakan terapi pada hepatitis B kronik berdasarkan ada tidaknya sirosis dan status HBeAg. Hal ini berbeda dengan AASLD/IDSA yang membedakan terapi berdasarkan fase dari penyakit.
Lebih lanjut, PNPK merekomendasikan pegylated interferon, entecavir, atau tenofovir sebagai lini pertama. Sebagai alternatif, PNPK merekomendasikan lamivudin, adefovir, dan telbivudin.[2]
Kesimpulan
Pada tahun 2025, American Association for the Study of Liver Diseases (AASLD) dan the Infectious Diseases Society of America (IDSA) mempublikasikan pedoman penanganan hepatitis B kronik. Beberapa rekomendasi penting dalam pedoman klinis ini adalah:
- Pada ibu hamil dengan HBV DNA >200.000 IU/mL, dapat diberikan tenofovir disoproksil fumarat (TDF) atau tenofovir alafenamid (TAF) mulai kehamilan minggu ke-28 untuk menurunkan risiko penularan perinatal.
- Pada fase immune-tolerant, inisiasi terapi antivirus direkomendasikan pada pasien usia >40 tahun atau yang sudah menunjukkan inflamasi atau fibrosis hati bermakna (≥F2) berdasarkan biopsi atau uji non-invasif seperti elastografi.
- Pada fase immune-active, direkomendasikan untuk melakukan pemeriksaan ALT dan HBV DNA setidaknya setiap 6 bulan untuk menilai progresi penyakit dan menentukan keperluan terapi.
- Pada pasien dengan HBeAg-negatif tanpa sirosis, disertai HBV DNA tidak terdeteksi, dengan terapi analog nukleosida, penghentian terapi tidak dianjurkan sebelum HbsAg negatif, karena risiko flare hepatitis dan dekompensasi hati.