Manajemen hepatitis B pada populasi khusus seperti anak-anak, wanita hamil, pasien transplantasi hati, dan pasien yang akan menerima kemoterapi atau imunosupresan perlu mendapatkan perhatian khusus. Hal ini dikarenakan populasi-populasi ini dapat mengalami komplikasi jangka panjang yang serius apabila hepatitis B tidak dikenali dan tidak ditangani sejak dini.
Dampak yang timbul terhadap populasi yang rentan ini bervariasi mulai dari rekurensi hepatitis B, perburukan penyakit komorbid yang tak tuntas diobati karena adanya reaktivasi hepatitis B, hingga kematian terkait derajat keparahan penyakit hepatitis B. Artikel ini akan mengulas manajemen hepatitis B pada kelompok pasien khusus yang telah disebutkan di atas.
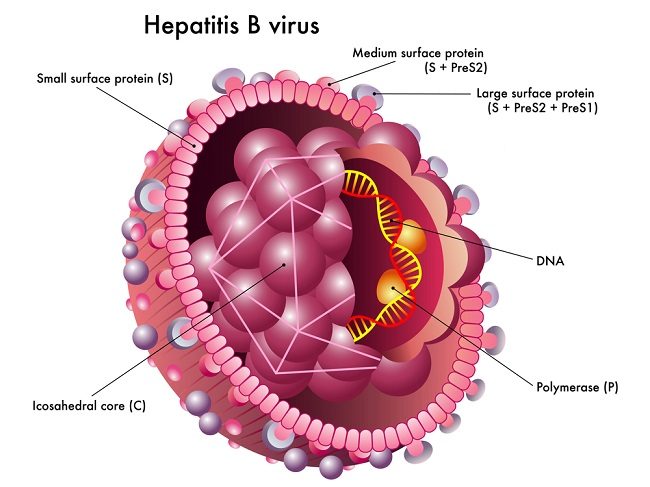
Manajemen Hepatitis B pada Anak-anak
Pengobatan hepatitis B pada anak-anak menjadi tantangan khusus karena penentuan indikasi terapi yang masih kontroversial dan kurangnya bukti ilmiah tentang efektivitas terapi antiviral jangka panjang.
Keputusan untuk memulai terapi pada pasien anak perlu mempertimbangkan banyak faktor, seperti kadar enzim alanine aminotransferase (ALT), positivitas HBeAg, kadar DNA virus hepatitis B (HBV), temuan histologi hati, riwayat karsinoma hepatoseluler keluarga, penyakit hati penyerta, dan riwayat pengobatan sebelumnya.[1,2]
Hepatitis B Akut pada Anak
Pasien anak dengan infeksi HBV akut yang bermanifestasi sebagai hepatitis fulminan, hepatitis akut berat, atau hepatitis akut yang berlanjut perlu dipertimbangkan untuk mendapat terapi analog nukleosida. Pada pasien seperti ini, lamivudin, adefovir, entecavir, dan tenofovir merupakan pilihan yang baik.
Obat disarankan untuk diberikan hingga mencapai bersihan HBsAg atau hingga 3 bulan pasca serokonversi HBsAg, atau hingga 1 tahun setelah serokonversi HBeAg tanpa perubahan HBsAg.[1]
Selain itu, pemberian terapi antiviral dipertimbangkan untuk anak dengan ALT serum yang tetap tinggi selama 6 bulan berturut-turut (12 bulan apabila HBeAg negatif), anak dengan HBV DNA >2.000 IU/mL, anak yang menjalani transplantasi hati, anak dengan HBsAg positif, dan anak yang akan menerima kemoterapi atau agen imunosupresif.
Hepatitis B Kronis pada Anak
Pada anak dengan infeksi HBV kronis yang memenuhi kriteria pengobatan, entecavir, tenofovir, dan interferon (IFN-α) merupakan obat pilihan. IFN-α hanya boleh diberikan pada anak berusia minimal 12 bulan dengan durasi pengobatan tetap (24 minggu).
Lamivudin dan entecavir dapat diberikan pada anak berusia minimal 2 tahun dengan durasi pemberian lebih dari 12 bulan atau hingga 12 bulan setelah serokonversi HBeAg. Adefovir dan tenofovir merupakan antiviral yang mendapat lisensi untuk penggunaan pada anak berusia minimal 12 tahun, untuk dikonsumsi selama minimal 12 bulan atau sampai 12 bulan setelah serokonversi HBeAg.[1,2]
Manajemen Hepatitis B pada Wanita Hamil dan Menyusui
Pada wanita hamil, deteksi hepatitis B diawali dengan pemeriksaan HBsAg sedini mungkin (trimester pertama) guna mengenali dan mencegah transmisi vertikal dari ibu ke janin. Untuk mencegah transmisi vertikal, HBIg (immunoglobulin hepatitis B) dan vaksin hepatitis B dapat diberikan pada bayi dalam 12 jam pertama pasca kelahiran.
Selain itu, wanita hamil dengan level DNA HBV >200.000 IU/ml sebaiknya menerima terapi profilaksis tenofovir disoproxil fumarate (TDF) mulai usia gestasi 24–28 minggu hingga 12 minggu pasca persalinan guna mencegah transmisi vertikal.
Wanita hamil dengan hepatitis B kronis dan fibrosis tahap lanjut atau sirosis juga disarankan menerima TDF. Pada wanita hamil yang telah menerima analog nukleosida, terapi TDF bisa dilanjutkan, sedangkan entecavir dan analog nukleosida lain harus diganti menjadi TDF. Telbivudin bisa menjadi alternatif tenofovir tetapi tenofovir lebih disarankan karena memiliki risiko resistensi lebih rendah dan profil keamanan lebih baik.[3,4]
Wanita usia produktif yang hamil saat tengah menjalani terapi HBV harus segera dirujuk ke dokter spesialis penyakit dalam untuk evaluasi regimen terapi. Saran penghentian obat hanya diberikan setelah penilaian rasio risiko dan keuntungan pengobatan secara menyeluruh. Pasien hamil dengan sirosis dan fibrosis tahap lanjut tidak disarankan menghentikan obat sebab obat berfungsi mengurangi risiko dekompensasi.[4]
Pemberian ASI dapat diteruskan meskipun pasien HBsAg positif. Akan tetapi, sejauh ini belum ada studi mengenai keamanan penggunaan analog nukleosida selama masa menyusui.[4,5]
Manajemen Hepatitis B pada Pasien Transplantasi Hati
Tujuan pengobatan hepatitis B pada pasien transplantasi hati adalah untuk mencegah rekurensi infeksi HBV pasca transplantasi. Hal ini dilakukan dengan memberikan terapi profilaksis (analog nukleosida) sebelum transplantasi hati.
Terapi profilaksis analog nukleosida ditujukan pada semua pasien yang berencana transplantasi hati. Pilihan analog nukleosida dengan karakteristik ambang resistensi yang tinggi untuk tujuan ini adalah entecavir atau tenofovir. Setelah transplantasi hati dilakukan, terapi kombinasi analog nukleosida dan HBIg harus diberikan pada semua pasien hepatitis B dengan HBV DNA yang terdeteksi.[3,6]
Pada suatu studi retrospektif di Eropa terhadap 372 pasien HBsAg positif yang menjalani transplantasi hati, didapatkan bahwa tingkat rekurensi lebih rendah pada kelompok pasien yang mendapat HBIg selama ≥6 bulan daripada pasien yang tak mendapatkan HBIg sama sekali (36% vs 75%, P<0,001).[6]
Oleh sebab itu, kombinasi HBIg dan analog nukleosida perlu dilakukan untuk menekan angka rekurensi pasca transplantasi hati. Pemberian HBIg dapat dipadukan dengan lamivudin. Paduan ini terbukti menekan tingkat rekurensi hingga 5% pada pasien pasca transplantasi hati. Namun, bukti terkini menyebutkan bahwa peran HBIg berkurang jika tenofovir dan entecavir digunakan sebagai pilihan monoterapi analog nukleosida pasca transplantasi hati.[4,6]
Manajemen Hepatitis B pada Pasien Imunosupresif
Banyak sediaan obat kemoterapi, imunomodulator, maupun agen imunosupresif dapat berhubungan dengan reaktivasi hepatitis B. Contohnya adalah prednison, antrasiklin, dan penghambat TNF (tumor necrosis factor). Frekuensi reaktivasi HBV pada pasien yang mendapatkan kemoterapi bervariasi antara 20–57% pada berbagai populasi.
Reaktivasi hepatitis B pada pasien yang menerima kemoterapi maupun agen imunosupresif dapat menyebabkan hepatitis fulminan pada 6% pasien, kematian terkait reaktivasi HBV pada 5% pasien, dan penundaan pelaksanaan protokol kemoterapi pada hampir 70%. Oleh sebab itu, penapisan dan penilaian risiko reaktivasi sebelum melakukan protokol kemoterapi perlu dilakukan pada seluruh pasien kanker.[7,8]
Pemeriksaan yang perlu dilakukan untuk penapisan risiko reaktivasi hepatitis B adalah HBsAg dan anti-HBc. Jika HBsAg positif, pemeriksaan HBV DNA perlu dilakukan dan pasien perlu mendapatkan terapi profilaksis lamivudin sejak 1 minggu sebelum kemoterapi hingga 12 bulan setelah kemoterapi. Profilaksis lamivudin menurunkan reaktivasi secara bermakna (4,6% vs 24,4%, p<0,001).
Berikut adalah kriteria pemeriksaan dan pengobatan:
- Pada pasien dengan HBsAg negatif, pemeriksaan anti-HBc perlu dilakukan dan dapat dilanjutkan dengan pemeriksaan HBV DNA guna menilai risiko reaktivasi
- Jika anti-HBc positif dan HBV DNA terdeteksi, terapi profilaksis dapat diberikan seperti halnya pasien dengan HBsAg positif
- Jika anti-HBc positif tetapi HBV DNA tidak terdeteksi, lakukan pemantauan ALT dan HBV DNA selama 1–3 bulan[3,8]
Mengingat adanya peningkatan resistensi terhadap lamivudin sebagai profilaksis pada pasien yang akan menerima kemoterapi, analog nukleosida lain seperti entecavir dan tenofovir yang memiliki profil resistensi yang rendah bisa dipertimbangkan.[8]
Kesimpulan
Manajemen hepatitis B pada populasi khusus seperti anak-anak, ibu hamil, pasien yang hendak menjalani transplantasi hati, dan pasien berkondisi imunosupresif memerlukan perhatian khusus. Hal ini dikarenakan kelompok ini memiliki risiko komplikasi hepatitis B yang lebih tinggi dari populasi umum.
Pada anak-anak, terapi ditentukan berdasarkan jenis hepatitis B (akut atau kronis) serta berdasarkan hasil pemeriksaan laboratorium. Sementara itu, pada wanita hamil, terapi terutama bertujuan untuk mencegah transmisi vertikal ke anak. Vaksin hepatitis B harus diberikan dalam 12 jam pertama pasca persalinan pada bayi yang lahir dari ibu dengan hepatitis B.
Pada pasien yang akan menerima transplantasi hati, terapi bertujuan untuk mencegah rekurensi infeksi pasca transplantasi. Sementara itu, pada pasien yang akan menjalani terapi imunosupresi atau kemoterapi, terapi hepatitis B bertujuan untuk mencegah reaktivasi HBV dan mencegah hepatitis B fulminan.
Direvisi oleh: dr. Irene Cindy Sunur