Biomarker untuk menentukan diagnosis dan prognosis cedera otak traumatik merupakan topik yang terus diteliti dan dikembangkan. Saat ini, cedera otak traumatik diklasifikasikan menggunakan kombinasi hasil temuan klinis dan radiologis.
Walau demikian, terdapat keterbatasan dari kombinasi keduanya, misalnya pada cedera aksonal difus (diffuse axonal injury). Pada kondisi ini, hanya ditemukan kelainan minor pada hasil CT yang tidak sesuai dengan kondisi klinis dan prognosis yang buruk.
Cedera Otak Traumatik
Cedera otak traumatik/ traumatic brain injury (TBI) adalah jejas struktural pada otak atau gangguan fungsi fisiologis otak yang diinduksi oleh trauma akibat kekuatan dari luar. TBI bisa diklasifikasikan sebagai ringan, sedang, dan berat.[1,2]
Klasifikasi TBI didasarkan pada kerusakan struktural akibat trauma berdasarkan pemeriksaan radiologi dan temuan klinis seperti periode kehilangan kesadaran (pingsan) pascatrauma, penurunan kesadaran, amnesia, dan skor Glasgow Coma Scale (GCS) segera setelah trauma.[1]
TBI merupakan kondisi yang dinamis yang terdiri dari dua fase, yaitu
- Fase primer, yaitu konsekuensi langsung dari kekuatan luar yang mengenai otak, termasuk terjadinya distorsi akson, kerusakan pembuluh darah, dan kerusakan membran sel
- Fase sekunder, yaitu ketika tubuh berusaha untuk mengembalikan homeostasis dengan cara membatasi dan memperbaiki kerusakan yang terjadi[3]
Pada fase primer akan dilepaskan berbagai biomarker penanda kerusakan, yang bisa digunakan untuk mendeteksi dan menilai TBI.[3]
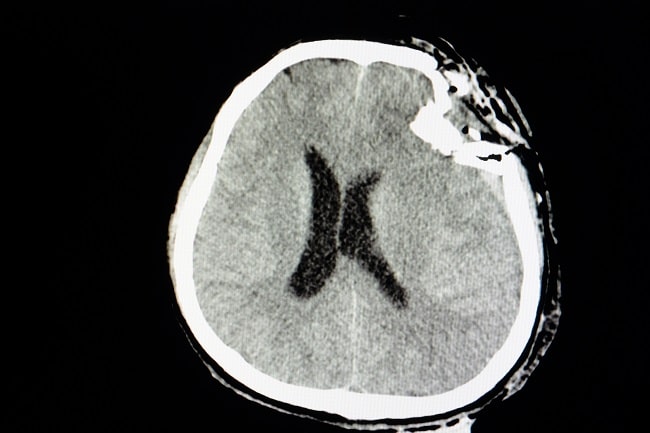
TBI merupakan kejadian yang sering ditemui dalam setting gawat darurat. Penilaian yang dilakukan untuk TBI hanya berdasarkan penilaian klinis hasil pemeriksaan radiologi seperti computed tomography scanning (CT Scan) dan magnetic resonance imaging (MRI).[1,4]
CT Scan kepala mempunyai sensitivitas yang rendah dan membuat pasien terpapar radiasi. Banyak pasien yang mengalami TBI menunjukkan penampilan anatomis yang normal pada pemeriksaan CT Scan. Sebaliknya, MRI otak mempunyai sensitivitas tinggi, tetapi merupakan pemeriksaan yang mahal dan ketersediaannya terbatas. Untuk itu, diperlukan pemeriksaan lain yang bisa digunakan untuk menilai TBI.[1,4]
Parameter Laboratorium untuk Cedera Otak Traumatik
Saat ini, pedoman diagnosis cedera otak traumatik belum memasukkan penggunaan biomarker untuk menentukan diagnosis dan prognosis cedera otak traumatik. Namun, terdapat studi yang meneliti biomarker untuk cedera otak traumatik dengan hasil yang menjanjikan.
Biomarker yang ideal untuk cedera otak traumatik sebaiknya bersifat sensitif, juga spesifik, yaitu khas mewakili kerusakan pada sistem saraf pisat, dan berkorelasi dengan keparahan cedera.Biomarker yang ada dibagi dalam 3 kategori, yaitu biomarker kerusakan astrosit, kerusakan aksonal, dan jejas neuronal.[5]
Biomarker Kerusakan Astrosit
Astrosit adalah sel glia yang berperan dalam mendukung dan melindungi neuron di sistem saraf pusat. Astrosit mempunyai banyak fungsi, di antaranya adalah memberikan dukungan biokimia untuk sel endotel yang membentuk blood brain barrier, regulasi biokimia dan nutrisi neuron, dan memegang peran dalam proses perbaikan dan scarring bila terjadi trauma di sistem saraf pusat.[1]
Beberapa marker astrosit bisa digunakan sebagai marker untuk menilai kerusakan pada sistem saraf pusat.
S100β
S100β merupakan intracellular calcium binding protein yang tergabung dalam kelompok protein S100. Subunit β terutama ditemukan disintesis oleh astrosit, juga sel Schwann. S100β paling banyak ditemukan dalam sitosol. Setelah terjadi lesi otak, S100β dilepaskan ke sirkulasi oleh sel-sel glia yang mengalami kerusakan. S100β dapat dideteksi dalam darah 1 jam setelah cedera terjadi, kemudian akan dieliminasi melalui ginjal. Waktu paruh S100β pendek, yaitu 30–100 menit.[6]
Berbagai penelitian menunjukkan adanya korelasi antara peningkatan kadar S100β dalam darah dengan abnormalitas hasil pemeriksaan CT Scan otak. Pemeriksaan S100β dapat menurunkan kebutuhan CT Scan otak hingga 30%, dengan sensitivitas dan negative predictive value yang mendekati 100%.[6–8]
Nilai normal S100β adalah 0,5 ng/mL. Setelah terjadi TBI berat, S100β dapat meningkat mencapai 5 ng/mL. Peningkatan S100β yang terlihat 24 jam setelah TBI berat dikaitkan dengan risiko mortalitas yang meningkat. S100β juga dapat digunakan untuk memprediksi apakah pasien akan kembali sadar atau tetap tidak sadar 3–6 bulan setelah cedera otak. Nilai S100β antara 2,0–2,5 ng/mL menunjukkan prognosis yang lebih baik.[9]
Perlu diingat, S100β tidak spesifik terhadap TBI dan dapat meningkat juga apda kelainan neurologis lainnya, seperti penyakit Alzheimer, Parkinson, amyotrophic lateral sclerosis (ALS), multiple sclerosis, skizofrenia, serta tipe kelainan otak lainnya, misalnya skizofrenia. Selain itu, S100β diekskresikan di ginjal, sehingga dapat meningkat pada gagal ginjal.[10]
Glial Fibrillary Acidic Protein
Glial Fibrillary Acidic Protein (GFAP) adalah protein struktural astrosit. Peningkatan kadar GFAP dalam serum ditemukan pada pasien dengan TBI sedang dan berat. Kadar puncak GFAP dideteksi 24 jam setelah terjadi cedera otak. Saat terjadi neurotrauma, astrosit akan berproliferasi dan membesar, membentuk arborisasi/ percabangan saraf yang lebih rumit. Perubahan morfologis ini akan diikuti dengan peningkatan ekspresi GFAP, yang dikenal juga dengan istilah aktivasi astrosit atau astrogliosis.[8]
Kadar serum GFAP berhubungan dengan abnormalitas CT scan pada pasien dengan TBI, terutama jika dinilai pada 12 jam pascatrauma. GFAP juga diketahui berhubungan dengan diagnosis MRI untuk cedera aksonal sampai 3 bulan setelah cedera. Selain itu, pengukuran GFAP jangka panjang berkorelasi dengan pemulihan dari TBI sedang.[11]
Biomarker Kerusakan Aksonal
Akson bertugas menyalurkan impuls dari badan sel ke neuron berikutnya. Tingkat keparahan kerusakan aksonal sering kali tidak sesuai dengan hasil temuan klinis. Kerusakan aksonal berat dengan kondisi klinis yang parah, seperti kondisi vegetatif persisten, dapat memiliki temuan CT scan yang minimal. Untuk itu, biomarker bermanfaat untuk membantu dokter menentukan diagnosis dan prognosis pada cedera aksonal difus (diffuse axonal injury).[11]
Terdapat 3 biomarker yang bisa digunakan sebagai biomarker untuk kerusakan aksonal.
Alpha II Spectrin N-terminal Fragment
Alpha II Spectrin N-terminal Fragment (SNTF) atau alpha II spectrin breakdown product (SBDP) adalah komponen utama sitoskeleton dari akson. Fragmen spectrin dapat dijumpai pada akson yang mengalami kerusakan akibat cedera, menyebabkan peningkatan kadar SNTF. Secara spesifik, SNTF-145 dan SNTF-150 berkorelasi dengan luaran pada TBI pasien pediatrik.[6,12]
Protein Tau
Tau adalah protein intraseluler yang banyak terkandung dalam akson, dan terlibat dalam penyusunan bundel akson mikrotubulus, serta berperan dalam transpor aksoplasmik anterograd. Protein tau diketahui berhubungan dengan cedera dan disrupsi pada akson.
Bentuk metabolit dari protein tau, yaitu c-tau, banyak diteliti sebagai penanda cedera otak. Setelah terjadi TBI, c-tau dapat ditemukan pada cairan serebrospinal dan serum. Selain c-tau, bentuk metabolit lain yang ditemukan juga meningkat setelah TBI sedang adalah t-tau. Bahkan t-tau dilaporkan tetap meningkat selama 18 bulan setelah cedera, dibandingkan dengan kelompok kontrol, yaitu orang sehat.[6,12,13]
Neurofilamen Light (NF-L)
NF-L dan neurofilamen lainnya berikatan membentuk sitoskeleton akson, dan terdapat pada akson besar bermielin yang banyak ditemukan pada substansia alba subkortikal. TBI akan menyebabkan banyak ion kalsium yang masuk ke dalam neuron dan memicu cascade fosforilasi yang turut berkontribusi pada timbulnya jejas neuronal.
Peningkatan kadar hyperphosphorylated neurofilaments (p-NF) ditemukan pada cairan serebrospinal pasien-pasien dengan TBI, dan juga dalam darah vena anak-anak dengan TBI.[11,14,15]
Biomarker Jejas Neuronal
Neuron merupakan sel yang mampu mentransmisikan berbagai sinyal elektrik dan kimiawi. Terdapat 2 marker neuronal yang bisa digunakan untuk menilai jejas neuronal.
Neuron Specific Enolase (NSE)
NSE adalah enzim glikolitik yang ditemukan dalam badan sel neuron di seluruh sistem saraf. NSE merupakan protein sitosolik yang berperan pada transpor akson, jumlah ekspresinya dipengaruhi oleh kebutuhan energi dalam sel. Ketika akson mengalami cedera, terjadi peningkatan produksi NSE untuk menjaga homeostasis.
NSE dapat meningkat dengan cepat setelah TBI sedang dan berat. NSE diduga dapat memprediksi luaran yang buruk, dengan sensitivitas dan spesifisitas sebesar 86% dan 74%. Namun, terdapat 2 keterbatasan dalam penggunaan NSE untuk TBI. Pertama, tingkat eliminasi plasma NSE cukup lama, yaitu 48 jam. Kedua, NSE banyak terkandung dalam eritrosit dan platelet, sehingga dapat terjadi kesalahan dalam mengartikan peningkatan NSE.[6,9]
Ubiquitin C-Terminal Hydrolase Isozyme L1 (UCH-L1)
UCH-L1 adalah enzim yang terlibat dalam metabolisme ubiquitin dalam neuron, sehingga baik untuk digunakan sebagai penanda kerusakan neuron. Kadar UCH-L1 diketahui berkorelasi dengan nilai GCS pada pasien TBI berat, serta nilai Glasgow Outcome Scale.
Setelah terjadi TBI sedang, nilai UCH-L1 akan meningkat dalam 1 jam, mencapai akdar puncak dalam 8 jam, dan menurun dengan cepat setelah 48 jam. Pada pasien TBI yang dirawat di rumah sakit, nilai UCH-L1 ditemukan berkorelasi dengan keparahan cedera.[11,16,17]
Myelin Binding Protein (MBP)
MBP akan dilepaskan ke cairan serebrospinal ketika terjadi disrupsi pada myelin atau pada TBI. Konsentrasi MBP pada darah perifer setelah cedera otak mencerminkan derajat keparahan cedera otak. MBP juga berkorelasi dengan luaran, yang dinilai dengan skor GCS 3 bulan setelah cedera otak terjadi.[18]
Meskipun kadar MBP dalam darah bisa digunakan sebagai marker kerusakan saraf, tetapi MBP juga dilepaskan oleh sistem saraf perifer. Sehingga MBP tidak spesifik digunakan sebagai marker kerusakan sistem saraf pusat.[3]
Hasil Penelitian terkait Biomarker untuk Cedera Otak Traumatik
Kadar S100β dan NSE dalam serum mengalami peningkatan pasca trauma kepala, tetapi dinyatakan bahwa kadar S100β lebih superior dalam memprediksi luaran pada TBI ringan dan berat. Peningkatan kadar serum S100β dapat ditemukan segera setelah trauma dapat digunakan untuk memprediksi luaran neuropsikologis yang lebih buruk dalam 2 minggu dan 6 bulan pasca trauma. Sedangkan kadar NSE mengalami peningkatan secara lebih lambat.[4]
Selain itu, S100β tidak ditemukan dalam eritrosit, sehingga tidak ada kemungkinan interferensi hemolitik sebagaimana dengan NSE. Kelemahan S100β adalah spesifisitasnya yang tidak optimal. Hal ini disebabkan karena S100β banyak dihasilkan ekstraserebral, misalnya di sel avelous, kardiomiosit, kondrosit, dan adiposit. Pada fraktur, kontusio otot, dan politrauma, dapat ditemukan peningkatan S100β. [6,9]
Kadar dalam serum GFAP dan UCH-L1 dilaporkan mengalami peningkatan secara signifikan segera setelah terjadinya trauma dan hal ini hanya ditemukan pada pasien-pasien dengan trauma kepala. Hal ini menunjukkan bahwa kadar serum GFAP dan UCH-L1 bisa digunakan sebagai marker untuk mendeteksi adanya TBI.[1–3]
Kadar c-tau dalam cairan serebrospinal meningkat secara signifikan pasca trauma kepala, tetapi ternyata tidak tercermin dalam serum. Hal ini menunjukkan adanya faktor-faktor yang belum diketahui dalam proses migrasi c-tau dan t-tau dari otak ke sirkulasi.[11,19]
Selain itu, t-tau ditemukan tidak meningkat pada cedera kepala yang lebih ringan, sehingga kurang sensitif untuk mendeteksi cedera kepala yang tingkat keparahannya di bawah gegar otak (concussion).[19]
NF-L diduga lebih baik dari protein tau, sebab ditemukan lebih konsisten sebagai penanda TBI. NFL dapat digunakan untuk mendiagnosis TBI ringan, termasuk benturan subconcussive. NF-L juga ditemukan berkorelasi secara konsisten dengan jumlah dan tingkat keparahan benturan.[20]
Keunggulan NF-L daripada protein tau diduga berhubungan dengan predileksi tau yang lebih banyak pada akson tipis. NF-L lebih banyak diekspresikan pada akson panjang bermielin tebal, yang lebih rentan mengalami TBI ringan. Keunggulan lainnya, kadar NF-L pada cairan serebrospinal dan serum saling berkorelasi.[11,21]
SNTF ditemukan meningkat pada sirkulasi setelah terjadi gegar otak. Namun, selain ditemukan di sistem saraf pusat αII-spectrin protein juga ditemukan pada berbagai organ, juga sel mononuklear darah tepi. Hal ini mengakibatkan peningkatan SNTF saja tidak dapat digunakan untuk menentukan adanya cedera otak.[22]
Tidak hanya itu, serupa dengan protein tau, kadar SNTF dalam serum mengalami peningkatan signifikan pada TBI sedang dan berat, tetapi tidak ditemukan pada TBI ringan.[1]
Kombinasi Biomarker untuk Menentukan Cedera Otak Traumatik
Setiap marker mempunyai kelebihan dan kekurangan. Karena itu menggunakan kombinasi beberapa marker akan lebih superior dalam mendeteksi adanya TBI dan luaran yang lebih buruk pada TBI.
Studi menemukan bahwa penggunaan kombinasi biomarker UCH-L1 dan GFAP dinilasi sangat baik (excellent), dan lebih superior dibandingkan dengan penggunaan masing-masing biomarker saja. Sedangkan kombinasi antara UCH-L1 dan S100β hanya dinilai berkualitas sedang/fair. Hal ini dipengaruhi oleh sifat nonspesifik dari S100β.[23]
Keterbatasan Penggunaan Biomarker untuk Cedera Otak Traumatik
Masih diperlukan penelitian lebih lanjut untuk menentukan pilihan kombinasi biomarker dan cut-off point yang sebaiknya digunakan untuk diagnosa cedera otak traumatik. Dokter juga harus memperhatikan keterbatasan penggunaan biomarker, yaitu tidak dapat menggambarkan patologi lain yang diakibatkan oleh cedera otak traumatik, misalnya gangguan metabolik, jejas vascular, dan inflamasi sekunder pasca cedera otak traumatik.
Pemeriksaan menyeluruh tetap dibutuhkan untuk menilai kondisi klinis pasca TBI dan menilai luaran secara komprehensif.
Kesimpulan
Cedera otak traumatik merupakan salah satu trauma yang sering ditemukan di unit gawat darurat. Penilaian klinis cedera otak traumatik mengandalkan riwayat perjalanan penyakit dan pemeriksaan radioimaging.
Namun, pemeriksaan radiologi ternyata mempunyai sensitivitas rendah pada kasus-kasus cedera otak traumatik ringan dan sedang. Risiko radiasi dari CT scan, serta ketersediaan alat dan harga dari MRI juga menjadi hambatan dari pemeriksaan radiologi untuk cedera otak traumatik. Hasil temuan radiologis juga bisa tidak sesuai dengan kondisi klinis dan prognosis pasien, misalnya pada kasus cedera aksonal difus.
Biomarker untuk cedera otak traumatik terus diteliti untuk membantu menentukan diagnosis dan prognosis cedera otak traumatik pada pasien. Kadar biomarker kerusakan astrosit, kerusakan aksonal, dan biomarker jejas neuronal bisa digunakan untuk kepentingan ini.
Marker ini menunjukkan potensi untuk menilai tingkat kerusakan dan memprediksi luaran klinis pasca cedera otak traumatik, namun tidak bisa menggambarkan patologi lain yang ditimbulkan oleh cedera otak traumatik.
Masih diperlukan studi kohort lanjutan dengan sampel lebih besar untuk menilai penggunaan biomarker ini pada praktik klinis, dan untuk menilai apakah berbagai biomarker di atas dapat menjadi biomarker pilihan untuk mendiagnosis, serta menilai keparahan dan respons pengobatan.
Direvisi oleh: dr. Livia Saputra